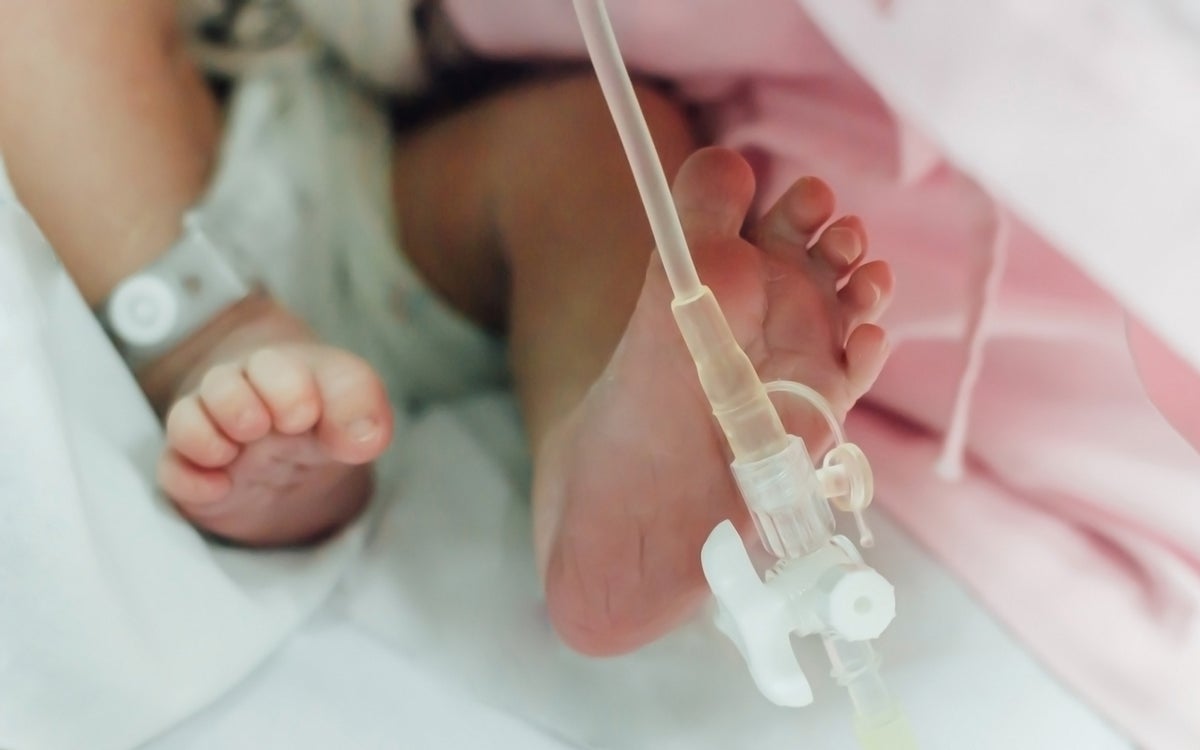
Betere behandeling voor baby met zuurstofgebrek
Zuurstoftekort rond de geboorte is nog steeds een van de belangrijkste oorzaken van hersenschade bij pasgeborenen met overlijden en handicaps tot gevolg. De enige behandeling tot nu toe is het tijdelijk koelen van het kind tot een lichaamstemperatuur van 33,5°C. Maar er kan meer, concludeert ziekenhuisapotheker en onderzoeker Laurent Favié. “De winst zit deels in de ontwikkeling van nieuwe medicijnen, maar vooral ook in beter gebruik van bestaande geneesmiddelen. Daarvoor is wel nodig dat er internationaal veel meer geneesmiddelenonderzoek bij kinderen komt, en met name bij pasgeborenen.”
Jaarlijks komt ernstig zuurstoftekort rond de geboorte in Nederland bij honderd tot honderdvijftig pasgeborenen voor. De oorzaak kan een infectie zijn, het loslaten van de placenta of een afknelling van de navelstreng, maar is vaak onbekend. Ernstig zuurstoftekort kan bij de pasgeborenen leiden tot schade aan organen zoals het hart, de longen, de lever en de nieren, maar schade aan de hersenen is het grootste probleem. Dit wordt ook wel hypoxisch-ischemische encefalopathie (HIE) genoemd. In ontwikkelde landen overlijdt een op de drie pasgeboren baby’s met deze vorm van hersenschade binnen een week. Vijftien procent ontwikkelt blijvende handicaps zoals epilepsie, spierspasmen, schade aan ogen en gehoor en een ontwikkelingsachterstand.
Extreem schadelijk
Schade aan de hersencellen door zuurstoftekort rond de geboorte gebeurt in twee fases: bij de geboorte zelf (de primaire fase) en tussen 6 en 72 uur nadat de pasgeborene is gereanimeerd en de bloedsomloop is hersteld. In die tweede fase lijken de hersenen eerst weer normaal te functioneren, maar juist dan worden stoffen gevormd die extreem beschadigend zijn voor de hersenen. Deze fase is verantwoordelijk voor een groot deel van de totale schade, direct en op latere leeftijd.
Lichaam koelen
Tot nu toe is het vlak na de geboorte koelen van de baby tot een lichaamstemperatuur van 33,5°C de enige behandeling waarvan bewezen is dat die de schade aan de hersenen kan beperken. Deze therapie heeft het totaal aan negatieve gevolgen van hersenschade (overlijden en handicaps) weten te verminderen van 60 tot 45 procent. “Die percentages dalen echter niet verder”, aldus Laurent Favié, ziekenhuisapotheker en onderzoeker in het UMC Utrecht. “De komende jaren is de verdere ontwikkeling nodig van medicijnen die de beschermende werking van de koelbehandeling vergroot en meer volledig herstel van de hersenen bevorderen”, aldus Laurent.
Geneesmiddelen
De behandeling van deze pasgeborenen met geneesmiddelen en het vinden van de juiste dosis is een hele uitdaging en uitermate belangrijk om een optimaal effect te bereiken. Doordat de functies van organen als de nieren en de lever bij de pasgeborene nog rijpen, geven medicijnen in hun lichaam vaak variabele reacties. Bij pasgeborenen die een zuurstoftekort hebben doorgemaakt, kunnen de organen ook zijn beschadigd. Daarnaast kan de koelbehandeling de werking van geneesmiddelen beïnvloeden: het koelen verlaagt namelijk de hartslag, de doorbloeding van de lever en vermindert daardoor mogelijk de afbraak en uitscheiding van geneesmiddelen. Laurent: “Met al deze factoren moeten we rekening houden als we de inzet van medicatie bij deze kwetsbare pasgeborenen willen verbeteren.”
Richtlijnen
Pasgeboren baby’s met hersenschade door een zuurstoftekort worden meestal behandeld met veel verschillende geneesmiddelen. Tijdens de koelbehandeling krijgen ze vaak morfine als pijnstiller en om stress te verminderen, zodat de lichaamstemperatuur stabiel blijft. Daarnaast krijgen deze kinderen vaak slaapmiddelen en middelen tegen epilepsie. “De laatste jaren zijn er veel nieuwe anti-epileptica bijgekomen voor volwassenen en oudere kinderen”, weet Laurent. “Geen daarvan is onderzocht bij pasgeborenen. Daarom worden oudere geneesmiddelen als fenobarbital, midazolam en lidocaïne nog steeds gebruikt als eerste, tweede en derde keuze.”
In zijn studie onderzocht Laurent met modellen hoe al deze verschillende geneesmiddelen in het lichaam van pasgeborenen werken. Doel was om de medicinale behandeling van deze kwetsbare groep waar mogelijk te verbeteren. Hij ontdekte onder meer dat middelen als morfine en lidocaïne tijdens een koelbehandeling trager worden verwerkt en afgebroken dan bij een lichaamstemperatuur van 37
°C
. Op basis hiervan ontwikkelde hij richtlijnen voor de dosering ervan bij deze doelgroep.
Ook evalueerde hij een eerder ontwikkeld doseringsschema voor de toediening van lidocaïne aan pasgeborenen. “Door medicatie anders en dus beter te doseren, kunnen we het risico op bijwerkingen verkleinen”, zegt hij. “Deze resultaten zijn in principe direct toepasbaar. Ze kunnen worden opgenomen in de richtlijnen voor artsen die met deze patiëntengroep werken.”
Nieuw middel
Daarnaast bestudeerde Laurent de werking van het nieuwe middel 2-iminobiotin. Dit remt het voor de hersenen schadelijke enzym stikstofmonoxidesynthase (NOS). De resultaten uit dieronderzoek en bij twaalf pasgeborenen zijn bemoedigend. Het achtmaal toedienen van deze stof in een dosis van 0,08 mg/kg binnen 48 uur na de geboorte in combinatie met de koelbehandeling blijkt veilig bij pasgeborenen met hypoxisch-ischemische encefalopathie. Wel is nog verder (placebo-gecontroleerd) onderzoek naar de effectiviteit van 2-iminobiotin nodig.
Onderzoek pasgeborenen
“Voor pasgeborenen zit de behandelwinst deels in de ontwikkeling van nieuwe medicijnen, maar vooral ook in beter gebruik van bestaande geneesmiddelen”, concludeert Laurent. “Dat betekent wel dat meer geneesmiddelenonderzoek bij kinderen nodig is. Daar wordt nu nog onvoldoende gedaan, met name bij pasgeborenen. ”Om het onderzoek naar bestaande en nieuwe geneesmiddelen bij kinderen substantieel te verbeteren, is internationale samenwerking tussen onderzoekers en artsen nodig, net als vernieuwende vormen van klinisch onderzoek met goede procedures voor toestemming van de ouders en beter gebruik van beschikbare (big) data. “We zijn het ethisch verplicht om te blijven leren van alle behandelingen die we pasgeborenen geven en onze kennis daarover te delen, zodat we de zorg voor toekomstige pasgeboren patiënten kunnen blijven verbeteren.”