Binnenkort hebt u een afspraak voor het plaatsen van een PRG-sonde. Dit is een sonde die via de buikwand direct in de maag wordt geplaatst.
Belangrijk
- Vanaf 6 uur voor de behandeling moet u nuchter zijn. Lees hierover de informatie goed door.
- Als u bloedverdunners gebruikt, moet u hiermee mogelijk stoppen vóór de plaatsing van de PRG-sonde. Overleg hierover met uw arts.
- Voor deze behandeling wordt u opgenomen. Meestal kunt u de dag na de ingreep weer naar huis.
- Ziek of verhinderd? Laat het ons zo spoedig mogelijk weten via telefoonnummer 088 75 573 66.
- Neem contact op met uw arts als u:
- Allergisch bent voor bepaalde geneesmiddelen.
- Zwanger bent of zou kunnen zijn.
- Aan een hart- en/of longaandoening lijdt.
Voorbereiding uitklapper, klik om te openen
Uitleg over de behandeling
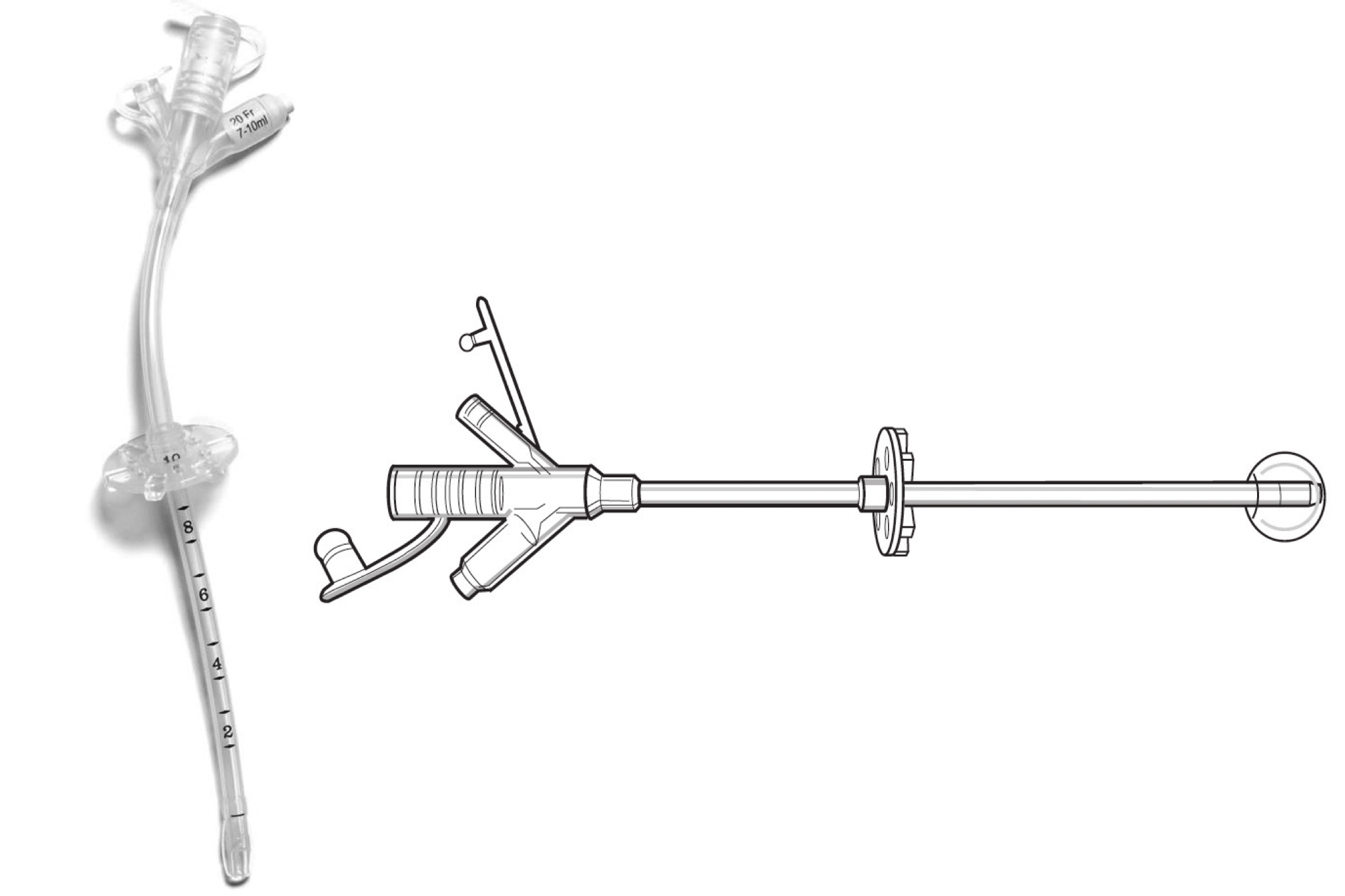
Als u langere tijd afhankelijk bent van sondevoeding, kan uw arts voorstellen een PRG-sonde (Percutane Radiologische Gastrostomie) bij u te laten plaatsen. U krijgt dan vloeibare voeding en medicatie via de PRG-sonde direct in de maag toegediend.
Aan het uiteinde van de PRG-sonde zit een ballon. Deze bevindt zich na de plaatsing aan de binnenzijde van de maag. Aan de buitenkant zit een fixatieplaatje tegen de buikwand. Hierdoor blijft de PRG-sonde goed op zijn plaats.
In uitzonderlijke gevallen is het mogelijk dat de PRG-sonde niet geplaatst kan worden. Bijvoorbeeld door een afwijkende ligging van de maag en/of een maagoperatie in het verleden.
Nuchter
Voor het plaatsen van een PRG-sonde moeten uw slokdarm en maag leeg zijn. Daarom moet u nuchter zijn. Dit betekent dat u vanaf zes uur vóór het onderzoek niet meer mag eten, drinken en roken.
De behandeling kan niet doorgaan als u niet nuchter bent.
Wordt de PRG-sonde ’s ochtends (tussen 8.00 en 12.00) geplaatst?
Dan mag u vanaf 0.00 uur (de avond/nacht vóór de ingreep) niets meer eten en drinken. Noodzakelijke medicatie kunt u nog innemen met een half glaasje water.
Wordt de PRG-sonde ’s middags (tussen 12.00 en 16.30) geplaatst?
Dan mag u vóór 6.00 uur (op de dag van de ingreep) een licht ontbijt (beschuit met beleg en koffie of thee, eventueel medicijnen). Na 6.00 uur mag u niets meer eten en drinken.
Medicijnen
Als u medicijnen slikt, mag u die tot 3 uur vóór de behandeling innemen met een slokje water. U kunt het innemen van uw medicijnen wellicht ook uitstellen tot na het onderzoek. Overleg dit met uw arts.
Bloedverdunners
Gebruikt u bloedverdunners? In sommige gevallen moet u tijdelijk stoppen met het gebruik van de bloedverdunners vóór plaatsing de PRG-sonde. Overleg dit altijd met de arts die de plaatsing van de PRG-sonde heeft aangevraagd.
Diabetes mellitus
Hebt u diabetes mellitus en gebruikt u insuline? Pas dan op de dag van de PRG-sonde plaatsing de ochtenddosis insuline aan in overleg met uw arts.
Bij het gebruik van tabletten mag u de dag vóór de behandeling de normale dosering innemen.
Op de dag van de behandeling:
- Voor de behandeling: geen medicatie.
- Na de behandeling:
- Bij 1 maal daags gebruik start u bij de eerstvolgende maaltijd.
- Gebruikt u de medicatie 2, 3, of 4 maal daags: bij de volgende maaltijd de gebruikelijke dosering hervatten
Opname
U krijgt van de afdeling waar u wordt opgenomen meer informatie over waar en wanneer u zich mag melden. Afhankelijk van de specialist waar u onder behandeling bent, wordt gekozen welke afdeling dit zal worden. Meestal kunt u de dag na de ingreep weer naar huis.
Slaapmiddel (sedatie)
Sommige patiënten krijgen vlak voor het plaatsen van een PRG-sonde een rustgevend middel (roesje). Soms is dit niet mogelijk, bijvoorbeeld vanwege longproblemen. De arts die de ingreep met u bespreekt, zal dit overleggen.
Tijdens de behandeling uitklapper, klik om te openen
Als eerste brengt de verpleegkundige op de verpleegafdeling een infuus bij u in. Daarnaast krijg u van de verpleegkundige ook een maagsonde ingebracht via de neus.
De radioloog brengt de PRG-sonde in. Dit gebeurt op de angiokamer van de afdeling radiologie.
Op de behandelkamer gaat u op de röntgentafel liggen. U krijgt mogelijk een bloeddrukband om uw arm om uw bloeddruk te meten en een sensor op uw vinger die de hartslag en de zuurstof in uw bloed registreert.
Tijdens de behandeling ligt u op uw rug. Via de maagsonde wordt tijdens de ingreep lucht ingeblazen, waardoor de maag beter zichtbaar is voor de radioloog. Het kan zijn dat u moet boeren van de ingeblazen lucht. Wij kunnen u vragen om te proberen om de lucht in de maag te houden.
De arts bepaalt de plaats van de sonde. Soms maakt de arts hiervoor een echo. Daarna ontsmet de arts uw huid, wat koud en nat aanvoelt.
Op deze plaats geeft de arts een plaatselijke verdoving via een injectie. De meeste patiënten ervaren dit kort als pijnlijk.
Daarna plaatst de arts drie of vier hechtingen. Dit zorgt ervoor dat uw maag niet verschuift ten opzichte van de buikwand.
De arts maakt tussen de drie of vier hechtingen een sneetje in uw buik. Via deze opening wordt de PRG-sonde ingebracht. Dit kan ondanks de verdoving gevoelig zijn.
De ballon aan het uiteinde van de sonde die nu in de maag ligt, wordt gevuld met water.
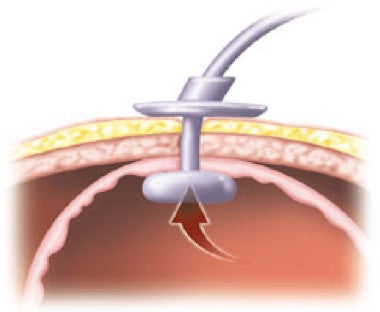
Aan de buitenzijde schuift de arts het fixatieplaatje over de PRG-sonde tot tegen de huid. Deze zorgt ervoor dat de maag en buikwand tegen elkaar blijven liggen en dat de PRG-sonde op zijn plaats blijft.
Om te voorkomen dat u een ontsteking krijgt, krijgt u via de PRG-sonde een antibioticum.
De ingreep duurt ongeveer 30-45 minuten.
Na de behandeling uitklapper, klik om te openen
Pijn
Als de huidverdoving uitgewerkt is, kan de plaats waarde PRG-sonde door uw huid gaat pijnlijk zijn. U kunt de verpleegkundige van de afdeling om een pijnstiller vragen. De pijn is meestal na drie tot vijf dagen over. Als u thuis bent, kunt u hiervoor 4x daags 1000 mg paracetamol innemen.
Starten met voeding
Afhankelijk van het tijdstip van de behandeling, mag u tot het eind van de middag of volgende ochtend nog niet eten en drinken. Wanneer u weer mag starten met eten en drinken, krijgt u van de verpleegkundige te horen op de afdeling. U kunt uw medicijnen na overleg met de verpleegkundige van de afdeling innemen.
Naar huis
De PEG-verpleegkundige komt de dag na de behandeling bij u langs. U krijgt dan nog adviezen mee voor thuis.
Douchen/in bad
Het wondje is na zeven dagen geheeld. U mag de eerste twee dagen niet douchen en de eerste tien dagen niet in bad of zwemmen. Daarna is dit geen probleem. Sluit de sonde goed af en droog de huid zorgvuldig na het baden.
Mogelijke complicaties
Het inbrengen van een PRG-sonde is een veilige ingreep. Heel af en toe treden er complicaties op:
- een bloeding
- het raken van andere organen bij het prikken door de buikwand
- verslikken
- ademhalingsproblemen of hartritmestoornissen
- een ontsteking
Bij een complicatie is verdere behandeling nodig.
Verzorging PRG-sonde
Schoonmaken
Op de verpleegafdeling krijgt u een zogenoemd startpakket mee met ontslag. Hierin zitten de materialen voor de verzorging van de sonde. Hierin zitten onder andere gazen en spuiten.
U moet de huid rondom de insteek dagelijks schoonmaken.
Werkwijze:
- Verwijder het verband van de sonde.
- Controleer de huid op tekenen van irritatie, lekkage of roodheid.
- Reinig de huid rond de insteekopening met een gaas met water. Wanneer er geen vocht meer uit het wondje komt, is dagelijks schoonmaken onder de douche voldoende.
- Verbind de insteekopening met een gaas. Wanneer er geen vocht meer uit de insteekopening komt, is het plaatsen van een splitgaas niet noodzakelijk.
- Plak de randen af met tape.
Na een week mag de sonde wat losser gezet worden, zodat deze mooi aansluit op de huid. De PEG-verpleegkundige doet dit voor u in het ziekenhuis tijdens uw eerste polikliniekbezoek.
Doorspuiten
De PRG-sonde moet u voor en na elke voeding met 30 ml lauwwarm water doorspoelen. Hiermee voorkomt u dat de PRG-sonde verstopt raakt. Gebruik medicijnen zoveel mogelijk in vloeibare vorm, vraag eventueel uw apotheek om advies. Na het toedienen van medicijnen moet u de PRGsonde op dezelfde manier doorspoelen.
Wanneer u continu sondevoeding gebruikt, is het belangrijk om ongeveer drie tot vijf keer per dag de sonde door te spoelen met lauwwarm water. Spuit de sonde eenmaal daags door wanneer u geen sondevoeding gebruikt.
Hechtingen
U ontvangt een afspraak op de polikliniek voor een controle 10 dagen na het inbrengen van de PEG sonde. Hierbij verwijderen wij ook de hechtingen.
Als de hechtingen eerder loslaten dan 7-10 dagen moet u contact met ons opnemen. Wanneer de hechtingen te vroeg loslaten, kan de maag minder goed aangroeien aan de buikwand.
Dompelen en draaien
Na zeven tot tien dagen moet u de sonde eenmaal daags 3 tot 5 cm naar binnenduwen, oftewel dompelen. Hiervoor moet u het fixatieplaatje losser zetten. Vervolgens draait u de sonde eenmaal helemaal rond. Zo voorkomt u dat de PRG-sonde vastgroeit in de maagwand. Hierna moet u het fixatieplaatje weer vastzetten. Tussen het fixatieplaatje en de buikwand zit ongeveer 0.5 cm ruimte.
Wij zullen dit met u oefenen tijdens de eerste controleafspraak op de polikliniek.
Mogelijke problemen met de PRG-sonde
Als u problemen ervaart, mag u contact opnemen met de PEG verpleegkundige van de afdeling endoscopie.
Een gezwollen, rode of geïrriteerde huid
Maak de huid twee keer per dag schoon met een gaasje met afgekoeld gekookt water. Dep de huid goed droog. Neem contact op met de PEG-verpleegkundige als er na drie dagen geen verbetering is.
Lekkage van voeding rond de PRG-sonde
Controleer of het fixatieplaatje strak genoeg tegen de huid zit. Stop met het toedienen van sondevoeding en neem contact op met de PEG-verpleegkundige als de lekkage aanhoudt.
Verstoppen van de PRG-sonde
Probeer de sonde met een klein spuitje door te spuiten met lauwwarm water. Neemt u bij blijvende verstopping contact op met de PEG-verpleegkundige.
Misselijkheid, overgeven, diarree of verstopping van de darm.
Stop met sondevoeding en overleg met uw huisarts.
Ontstaan van wild vlees
Dit is onschuldig en kan geen kwaad. Als u zich zorgen maakt of vragen hebt, kunt u contact opnemen met PEG-verpleegkundige.
Uitvallen van de PRG-sonde Stop de sondevoeding.
Duw de sonde zo snel mogelijk terug de buik in. Als dit niet lukt, breng dan de voedingssonde in die in het startpakket zit.
Neem direct contact op met de afdeling endoscopie of buiten kantooruren met de spoedeisende hulp. Dit kan ook een ziekenhuis bij u in de buurt zijn.
Neem onmiddellijk contact op met het ziekenhuis bij:
- Plots toenemende pijn rondom de PEG-sonde.
- Koorts hoger dan 38,5 graden.
Op werkdagen tussen 8.00 en 16.00 uur kunt u bellen met de PEG-verpleegkundige via 088 75 573 66. Buiten deze tijden belt u met de spoedeisende hulp.
Vervangen PRG-sonde
Het ballonnetje in de maag slijt doordat het met maagsappen in aanraking komt. Daarom wordt de PRG-sonde na vier maanden vervangen. Dit doen we op de polikliniek maag-, darm- en leverziekten. De nieuwe PRG-sonde moet vervolgens na iedere zes maanden worden vervangen.
Bij de eerste controleafspraak op de polikliniek krijgt u een afspraak voor het wisselen van de PRG sonde.
Hebt u vragen of maakt u zich zorgen?
Hebt u na het lezen van deze informatie nog vragen, neem dan contact op met de endoscopie-afdeling via telefoonnummer: 088 75 573 66.
Zorgkosten uitklapper, klik om te openen
Meer over zorgkostenContact uitklapper, klik om te openen
Wilt u een afspraak maken of kunt u niet komen? Neem dan contact op met de polikliniek Radiologie. Voor een afspraak hebt u een verwijzing nodig.
Polikliniek Radiologie
Op werkdagen na 17.00 uur en in het weekend kunt u ons bereiken via het centrale nummer van het UMC Utrecht, tel. 088-755 5555.
