Uw dierbare is opgenomen in het UMC Utrecht na een herseninfarct. Hij of zij wordt onderzocht en behandeld en gaat revalideren.
Waarschijnlijk heeft u veel vragen: wat is er nu precies gebeurd? Hoe verloopt de behandeling? Hoe groot is de kans op een nieuw herseninfarct? Hoe ziet de revalidatie eruit? Wordt mijn dierbare weer helemaal de oude? Wij proberen in deze folder antwoord te geven op uw vragen. Natuurlijk kunt u ons altijd benaderen als iets onduidelijk is of als u zich ongerust maakt, graag zelfs. Hoe groot of klein uw vraag ook is, vraag het ons, daar zijn wij voor! Daarnaast verwijzen wij u naar andere betrouwbare informatiebronnen, zoals websites, patiëntenverenigingen en boeken voor volwassenen en kinderen.
Wat is een herseninfarct?
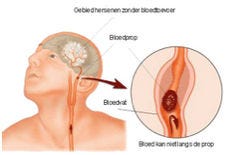
Bij een herseninfarct sluit een bloedstolsel een slagader af. Dit kan gebeuren in de hersenen zelf of in een slagader die bloed naar de hersenen brengt. Door deze blokkade krijgt een deel van de hersenen (tijdelijk) geen zuurstof en voedingsstoffen meer. Een deel van de hersenen raakt hierdoor beschadigd en verliest zijn functie. De hersenen werken daardoor niet goed meer en er kunnen problemen ontstaan met bewegen, praten, slikken of denken. Dit noemen we uitval van functies.
Bij een herseninfarct sluit een bloedstolsel een slagader af. Dit kan gebeuren in de hersenen zelf of in een slagader die bloed naar de hersenen brengt. Door deze blokkade krijgt een deel van de hersenen (tijdelijk) geen zuurstof en voedingsstoffen meer. Een deel van de hersenen raakt hierdoor beschadigd en verliest zijn functie. De hersenen werken daardoor niet goed meer en er kunnen problemen ontstaan met bewegen, praten, slikken of denken. Dit noemen we uitval van functies.
Wat zijn de oorzaken?
Slagaderverkalking is een veelvoorkomende oorzaak van een herseninfarct. Vetachtige stoffen (zoals cholesterol) hopen zich op in de vaatwand van de bloedvaten. Deze stoffen verkalken, waardoor de bloedvaten langzaam dichtslibben. De slagaderverkalking beschadigt de vaatwand. Hierdoor kan er een bloedstolsel ontstaan. Als dit stolsel afbreekt, kan het via de bloedstroom worden meegevoerd naar kleinere slagaders. Daar zorgt het stolsel voor afsluiting (infarct).
De tweede oorzaak heeft met hartproblemen te maken. De afsluiting kan namelijk ook het gevolg zijn van een bloedprop die afkomstig is uit het hart. Dit kan voorkomen bij hartritmestoornissen of door afwijkingen van de hartkleppen. Ook zijn er zijn diverse zeldzame oorzaken van een herseninfarct, die vooral bij jonge mensen voorkomen.
Gevolgen van een herseninfarct
De gevolgen van een herseninfarct zijn voor ieder mens verschillend. De aard en de ernst hangen in de eerste plaats af van de duur van de afsluiting van de slagader. Een tweede belangrijke factor is de hoeveelheid hersenweefsel die is beschadigd door de afsluiting.
Verder zijn ook leeftijd, lichamelijke conditie, eerder doorgemaakte problemen met de gezondheid en het tijdstip van binnenkomst na het infarct belangrijk.
Dit zijn veelvoorkomende tijdelijke of blijvende gevolgen:
Lichamelijk
Mogelijk heeft u zelf waarschijnlijk al enkele lichamelijke gevolgen gemerkt. Iemand kan bijvoorbeeld een arm of been niet meer bewegen (verlamming). Ook kunnen er problemen zijn met het voelen, het evenwicht, het zien, het slikken of het praten.
Emotioneel (stemming, gedrag)
Er kunnen ook emotionele klachten zijn, zoals snel lachen of juist huilen, gauw boos worden, agressiviteit en stemmingswisselingen. Ook vermoeidheid en depressieve gevoelens komen voor.
Cognitief (kennis en verstand)
De cognitieve functies (het denken) kunnen problemen opleveren. Hiermee bedoelen we onthouden, waarnemen, handelen, redeneren, plannen maken, problemen oplossen, taal, rekenen, lezen, schrijven, aandacht en concentratie, initiatieven nemen en inzicht in de eigen situatie.
Kans op herstel
Onherstelbare hersenbeschadiging treedt op als de bloedvoorziening in en naar de hersenen minder dan 20 procent is van de normale bloedvoorziening. Rond de onherstelbare beschadiging liggen echter cellen die wel zijn uitgevallen, maar die mogelijk niet onherstelbaar zijn beschadigd. Deze cellen kunnen zich na verloop van tijd weer herstellen. Daarom keren bepaalde functies enige dagen tot weken na het infarct spontaan terug.
Het verloop van het herstel is niet te voorspellen en verschilt van mens tot mens. Het allerbelangrijkste voor het herstel is zo snel mogelijk weer in beweging komen en lichaam en geest activeren.
Kans op herhaling
Het is niet te voorspellen hoe groot de kans is op herhaling.
Voorbereiding uitklapper, klik om te openen
Onderzoeken
De diagnose herseninfarct wordt gesteld na een neurologisch onderzoek gevolgd door een CT-scan of MRI-scan van de hersenen. Na het stellen van de diagnose ‘herseninfarct’ bepaalt de neuroloog of er verder onderzoek nodig is. Mogelijke onderzoeken zijn.
Bloedafname
We nemen bloed af en meten onder meer de suiker- en vetstofwisseling en de nierfunctie.
CT- of MRI-onderzoek
We brengen de hersenen in beeld met röntgenstraling (CT-scan) of via een magnetisch veld en radiogolven (MRI). Hiermee willen we de precieze oorzaak en plaats van het herseninfarct achterhalen.
Duplex-onderzoek
We controleren de beide halsslagaders van de hals op vernauwingen. Dit doen we op twee manieren (vandaar de naam duplex = dubbel). Met echografie (geluidsgolven) brengen we de aders in beeld. Daarnaast meten we met een doppler hoe snel het bloed stroomt.
Hartfilmpje (ECG)
Met een hartfilmpje kijken we of een hartritmestoornis de oorzaak is van het herseninfarct. Bij een hartritmestoornis komen er soms bloedstolsels vrij. Deze stolsels kunnen een bloedvat naar of in de hersenen afsluiten.
Tijdens de behandeling uitklapper, klik om te openen
De opname
Uw naaste is binnengebracht op de Spoedeisende Hulp. Daar zijn de eerste onderzoeken en behandelingen direct gestart. Daarna gaat uw naaste naar de Medium Care. Op de Medium Care krijgt hij of zij één tot twee dagen intensieve zorg en behandeling. Deze zorg zetten wij voort op de verpleegafdeling. Deze afdeling is helemaal ingesteld op de zorg en revalidatie van mensen na een herseninfarct. De revalidatie start al tijdens de opname in het ziekenhuis, want het lichaam en de hersenen moeten snel weer worden geactiveerd. Gemiddeld duurt de revalidatiefase een halfjaar. Vooral in de eerste maanden na het infarct is het meeste herstel te verwachten.
Wat doen wij tijdens de opname?
Om een goed beeld te krijgen van de uitval, voeren verschillende zorgverleners testen uit:
- Welke bewegingen gaan wel, moeilijk of niet?
- Hoe staat het met waarnemen, taal, geheugen, concentratie?
- Hoe is de stemming?
- Hoe gaat het communiceren?
- Wat kan uw naaste nog zelf doen bij de dagelijkse handelingen, zoals wassen en aankleden?
Hoe lang duurt de opname?
Een opname vanwege een herseninfarct is meestal kort, slechts enkele dagen. Als het nodig is verlengen we de behandeling in ons ziekenhuis.
Wie zorgen er voor uw naaste?
Het team van specialisten dat uw naaste helpt bij de revalidatie, bestaat uit:
Neuroloog
Een medisch specialist die zich bezighoudt met de diagnose en de behandeling van aandoeningen aan het zenuwstelsel (hersenen, ruggenmerg, zenuwen) en spieren.
Zaalarts
Een arts-assistent die in opleiding is tot neuroloog. Hij of zij komt elke dag langs, checkt hoe het gaat en informeert over onderzoek en behandeling.
Revalidatiearts
Coördineert de revalidatiezorg en maakt de behandelplannen die nodig zijn voor het herstel van functies, zoals lopen, het opnieuw aanleren van vaardigheden.
Verpleegkundige
De verpleegkundige oefent met dagelijks terugkerende handelingen, zoals rechtop zitten, uit bed op de stoel zitten, zelf wassen en tandenpoetsen. Deze dagelijkse zorg en het contact hierover met uw naaste, horen ook bij het revalideren.
Fysiotherapeut
Beoordeelt of er problemen zijn die het zelfstandig bewegen belemmeren en probeert u zo snel mogelijk weer te laten bewegen. Oefent functies en activiteiten zoals zitten, staan en lopen. Schept voorwaarden zodat u ook buiten de therapie gestimuleerd wordt om te bewegen. De behandeling kan bestaan uit zowel groeps- als individuele therapie.
Logopedist
Helpt bij problemen met taal, spraak, slikken, het gebruik van de ademhaling, de stem en het gehoor.
Ergotherapeut
Helpt en traint om handelingen in het dagelijks leven weer zelfstandig te doen, zoals wassen, aankleden, huishoudelijk werk en boodschappen doen. Speciale aandacht krijgen de minder zichtbare gevolgen van een herseninfarct, zoals vertraagde informatieverwerking en problemen met geheugen en concentratie.
Diëtist
Specialist op het gebied van voeding en dieet. Kijkt of de voeding alle belangrijke voedingsstoffen bevat. Dit om tekorten, uitdroging en ongewenst gewichtsverlies te voorkomen. De diëtist helpt ook bij slik- en kauwproblemen en adviseert over aangepast eten en drinken.
Behandelingen
Elke patiënt is anders. De neuroloog bepaalt in overleg met het team welke behandeling het beste is voor uw naaste. De behandeling bij een herseninfarct heeft vier doelen:
- Beperken van de hersenschade.
- Voorkomen van een nieuw herseninfarct.
- Herstellen en/of opnieuw aanleren van beschadigde functies (revalideren). Op de pagina Revalideren na een herseninfarct leest u meer.
- Verbeteren van de kwaliteit van leven.
Mogelijke behandelingen
Trombolyse
Als uw naaste binnen vier uur na het herseninfarct bij ons is gebracht, kunnen wij het bloedstolsel soms oplossen met medicijnen: trombolyse. Deze medicatie brengen wij via een infuus in de bloedbaan.
Medicijnen
Bij een herseninfarct zetten we vaak tijdelijk of voor langere periode een aantal specifieke medicijnen in. Hiermee verkleinen we het risico op een nieuw infarct. Dit zijn:
- Bloedverdunners om de vorming van bloedstolsels tegen te gaan.
- Medicijnen om een te hoge bloeddruk te verlagen.
- Medicijnen om het cholesterolgehalte in het bloed te verlagen.
Intra-arteriële trombectomie
Als uw naaste binnen 6 uur na het herseninfarct bij ons in het ziekenhuis is en er wordt bij beeldvorming een stolsel gezien wat door endovasculaire behandeling weggenomen kan worden, bestaat de mogelijkheid tot intra-arteriële trombectomie. Hierbij wordt een katheter via een slagader in de lies ingebracht en omhoog gevoerd tot in de hersenslagaders. Het stolsel wordt bij terugtrekken van de katheter mee naar buiten genomen.
Dotter/stent-behandeling
De arts kiest voor een dotter/stent-behandeling als de oorzaak van het herseninfarct een vernauwde halsslagader is. Onder lokale verdoving plaatst de arts vanuit de liesslagader een slangetje (katheter) in de vernauwing (=dotteren). Aan de katheter zit een ballonnetje. Door het ballonnetje op te blazen, rekt de vaatwand op. De arts plaats vaak ook een stent; dit is een buisje dat het bloedvat blijvend openhoudt.
Na de behandeling uitklapper, klik om te openen
Wat is revalideren?
Revalideren is het actief werken aan het lichamelijke en geestelijke herstel na een herseninfarct. Dit betekent dat uw naaste veel dingen oefent die moeilijk gaan, zoals slikken, eten, praten, uit bed opstaan, aankleden, zitten en lopen. Ook leren we hem of haar omgaan met de lichamelijke en psychische gevolgen van het herseninfarct. Het is een hele schok om bijvoorbeeld niet meer uit je woorden te kunnen komen en jezelf niet meer te redden bij het aankleden.
Bij de revalidatie streven wij ernaar dat uw naaste zo zelfstandig mogelijk zijn of haar dagelijkse activiteiten weer kan oppakken.
Revalideren is teamwerk
Revalideren is teamwerk. In het Hersencentrum hebben we alle specialisten op het gebied van een herseninfarct verzameld rondom uw naaste. Dit noemen we een multidisciplinaire aanpak: we richten ons op een zo'n compleet mogelijk herstel van lichaam en geest.
- De hoofdbehandelaar is een neuroloog.
- Een verpleegkundige op de afdeling is uw vaste aanspreekpunt. U kunt met al uw vragen en onzekerheden bij de verpleegkundige terecht.
- De zaalarts loopt dagelijks zijn ronde en controleert hoe het gaat. De zaalarts informeert u over de onderzoeken, de oorzaken, de gevolgen en de behandeling.
- De revalidatiearts stelt het revalidatieprogramma op en coördineert de zorg.
- Bij de revalidatie worden een fysiotherapeut, een logopedist, een ergotherapeut, een diëtist en/of een psycholoog ingezet.
Zelf-oefengids
Het is erg belangrijk te oefenen en de hersenen te stimuleren. Vandaar dat we een zelf-oefengids hebben gemaakt voor u en uw naaste. In deze gids staan oefeningen voor handen, armen, benen, gezicht en romp. Deze oefeningen kunt u samen met familie, vrijwilligers en verpleging doen.
U hoort van ons welke oefeningen belangrijk zijn in uw specifieke situatie. Alle oefeningen in de gids zijn onderverdeeld in kleuren: wij geven aan welke kleuren van toepassing zijn.

De revalidatiegroep en Ochtend Activiteitentraining
De revalidatiegroep
Uw naaste krijgt niet alleen individuele therapie. Elke werkdag om 10:15 uur houden we activerende groepstrainingen. Een ergotherapeut of fysiotherapeut leidt deze revalidatiegroep. Zij besteden aandacht aan lichamelijke oefeningen, waarnemen, denken, taal, geheugen, concentratie en communicatie.
Ochtend Activiteiten Training
Ochtend Activiteiten Training is een nieuwe vorm van therapie. De ochtendzorg is een moment waarop mensen na een beroerte vaak goed wakker zijn en mee kunnen helpen met het wassen, aankleden en de persoonlijke verzorging. Dit zijn basisvaardigheden die bij uitstek bij patiënten ‘ingebakken’ zitten. Doordeweeks oefenen iedere ochtend twee patiënten met een verpleegkundige en een ergotherapeut of fysiotherapeut tijdens de ochtendzorg.
Familiegesprekken
Een herseninfarct is voor de betrokkene en de familie een ingrijpende gebeurtenis. Op de eerste dag van de opname houden we daarom al een gesprek met de familie. In alle rust bespreken wij wat er is gebeurd en wat de herstelmogelijkheden zijn. Wij beantwoorden uw vragen en geven advies voor het omgaan met uw naaste.
Zodra de diagnostiek afgerond is en het behandelplan gereed is, is er weer een familiegesprek. De zaalarts bespreekt dan hoe het gaat, wat de verwachtingen zijn en wat de revalidatiemogelijkheden zijn.
Blijf niet met uw vragen rondlopen: u kunt ook altijd de verpleegkundige aanschieten of een gesprek met de revalidatiearts aanvragen.
Gezond leven
Voor sommige mensen is het ook belangrijk gezonder te leven. Denk hierbij aan afvallen, gezonde voeding, meer lichaamsbeweging, stoppen met roken en matigen van alcoholgebruik. Hiermee wordt de kans op een tweede herseninfarct kleiner.
Innovatief revalideren
De ontwikkeling van de revalidatie behandeling bij beroerte staat niet stil. Binnen het UMC Utrecht passen we behandelingen waarvan de effectiviteit wetenschappelijk is bewezen zoveel mogelijk toe in de dagelijkse zorg. Ook doen we onderzoek naar nieuwe innovatieve behandelmethoden. Hierdoor kan het voorkomen dat uw naaste in aanmerking komt voor een aanvullende innovatieve therapie. Zo onderzoeken we op dit moment of kleine kastjes die in 3D activiteiten monitoren bruikbaar zijn bij de revalidatie van patiënten met een beroerte. Met deze kastjes brengen we op een nieuwe manier beweeggedrag in kaart en worden mensen gestimuleerd meer te bewegen. Zo’n aanvullende behandeling vindt vanzelfsprekend alleen plaats nadat hiervoor toestemming door uw naaste en/of de aangewezen contactpersoon is gegeven.
Adviezen voor familie en naasten
Na een herseninfarct is uw naaste vaak niet meer dezelfde. De gevolgen kunnen ingrijpend zijn, soms blijvend. Het contact met uw naaste verandert daardoor. Hoe kunt u nu het beste omgaan met uw naaste?
Algemene adviezen
Zorg ook voor uzelf
- Zorg voor voldoende rust en ontspanning voor uzelf.
- Praat met vrienden, de huisarts en zorgverleners over uw gevoelens.
- Bespreek uw problemen met de zaalarts of de verpleegkundige.
Tijdens uw bezoek
Uw naaste is snel vermoeid en heeft veel te verwerken. Daarom ervaart hij of zij bezoek al snel als druk. Vandaar dat we adviseren met niet meer dan twee personen tegelijk te komen. Als u met twee personen komt: een gesprek met twee personen tegelijk is zeer vermoeiend. Houd het gesprek daarom altijd één op één en neem aan één kant van het bed plaats; dat is veel rustiger. Blijf maximaal een half uur.
In gesprek
- Leg uw naaste rustig uit wat er met hem/haar gebeurt, ook al denkt u dat hij of zij u niet begrijpt.
- Vertel hem of haar ook over thuis, hoe het daar gaat en betrek hem of haar bij beslissingen.
Tijdsbesef
Door de hersenbeschadiging weet iemand soms niet meer welke dag het is, hoe laat het is, hoelang iets duurt of hoelang hij of zij al in het ziekenhuis is. Help uw naaste met het bewustworden van tijd. Een kalender en een grote klok of wekker zijn handige hulpmiddelen.
Cognitieve stoornissen
Een veel voorkomend gevolg van een beroerte is verminderde aandacht of concentratie, minder goed kunnen onthouden, moeite hebben om logisch na te denken en vermoeidheid. We noemen dit cognitieve stoornissen.
Daarnaast kan er een verminderde aandacht zijn voor een kant van het lichaam en/ of een kant in de ruimte. Het kan dan zijn dat uw familielid of naaste u niet ‘ziet’ staan in de kamer of spullen kwijt is die er wel zijn.
Adviezen
- Vertel uw familielid of naaste wie u bent, welke dag het is, hoe laat het is. Vertel ook waar uw familielid of naaste is en waarom.
- Geef uw familielid of naaste ook tijd om uit te rusten en alle informatie te verwerken. Na een half uur praten en oefenen is het goed uw familie of naaste een kwartier rust te geven.
- Wanneer uw familie of naaste minder aandacht voor een kant van de ruimte heeft, is het goed juist aan die moeilijke kant te gaan staan oef zitten. Zo stimuleert u uw familielid of naaste toch die kant op te kijken en aandacht te hebben voor die kant.
- Schrijf afspraken en gebeurtenissen op in een boekje of schrift, of laat uw familielid of naaste het zelf op schrijven. Wanneer dit boekje op de kamer blijft kan uw familielid of naaste teruglezen wat er gebeurd is of afgesproken is.
- Geef uw familielid of naaste concrete informatie, ook al moet u dit herhalen. Ga niet vragen en controleren wat hij of zij nog weet.
- Het onthouden van namen en woorden is voor sommige mensen moeilijk. U kunt helpen door de namen van bezoekers en familie te geven. Verwacht niet dat uw familielid of naaste alles kan onthouden.
Taalstoornissen
Sommige mensen krijgen als gevolg van het herseninfarct een taalstoornis. Uw naaste kan problemen krijgen met het begrijpen en het uiten van taal. Dit wordt afasie genoemd. U wilt elkaar begrijpen en dat gaat moeizaam of lukt niet.
Iemand met een afasie begrijpt soms niet wat u tegen hem of haar zegt. Of vangt alleen bepaalde woorden op en legt vervolgens zelf het verband ertussen. Soms zegt uw naaste een ander woord dan hij of zij bedoelt. Ook kan uw naaste moeite hebben met het vinden van woorden en het maken van zinnen.
Adviezen
- Geef uw partner of naaste de tijd om op woorden te komen.
- Toon geduld: praat niet te snel voor uw beurt.
- Spreek in korte, duidelijke zinnen.
- Geef niet te veel informatie tegelijk.
- Begrijpt uw familielid of naaste een zin niet? Probeer het op een andere manier, met andere woorden.
- Als uw familielid of naaste niet kan spreken of de taal niet begrijpt, gebruik dan gebaren, tekeningen, gezichtsuitdrukkingen en geluiden.
- Neem uw familielid of naaste niet alles uit handen, ook al gaat het langzaam en onhandig.
- Zeg hardop of u hem of haar begrijpt, ook als u hem wél begrepen heeft.
- Spreek over onderwerpen waarmee iemand vertrouwd is.
- Zorg voor een positieve sfeer. Geef complimenten en aanmoedigingen.
- Schrijf uw vragen aan de logopedist op en bespreek deze met haar.
Spraakstoornissen
Uw naaste kan ook moeilijk te verstaan zijn door een spraakstoornis (dysartrie). De oorzaak is lichamelijk: de spieren die nodig zijn voor de ademhaling, de stem, de uitspraak en het eten en drinken werken onvoldoende. Dit leidt tot onduidelijke spraak, een te zachte en/of hese stem en eentonig of door de neus spreken.
Adviezen
Vaak is er sprake van een verlamming aan één kant van het gezicht: kauwen en slikken gaat dan moeilijker. Ook kan speekselverlies optreden en gaat het eten en drinken moeilijk.
- Zorg voor een rustige geluidsarme omgeving. Zet de televisie tijdens het spreken uit en ga dicht bij uw familielid of naaste zitten.
- Wees eerlijk: vraag uw familielid of naaste te herhalen wanneer u de boodschap niet heeft verstaan.
- Bevestiging: zeg uw naaste wat u denkt te hebben verstaan (bijvoorbeeld ‘ik denk dat je bedoelt’).
- Geef uw familielid of naaste voldoende tijd om te antwoorden op uw vraag.
- Onderbreek uw familielid of naaste niet.
- Ga niet luider of op een kinderachtige manier spreken: hij of zij kan u goed verstaan!
- Zorg voor oogcontact, maar kijk ook naar de bewegingen van de mond. Dit helpt u te begrijpen wat uw naaste zegt.
- Bij slikstoornissen mag u uw naaste alleen iets te eten of te drinken geven in overleg met een verpleegkundige.
Motorische stoornissen
Moeite met het bewegen is een veel voorkomend gevolg van een beroerte. Er kunnen halfzijdige verlammingsverschijnselen zijn, waarbij de motoriek van de romp, de arm en/of het been verminderd of afwezig kan zijn. Ook kunnen er problemen zijn met het evenwicht, de coördinatie, de sensoriek (gevoel van aanraking en houding) en kan er spasticiteit optreden. Hierdoor kunnen dagelijkse handelingen zoals verplaatsen, zitten, lopen eten en wassen beperkt worden.
Adviezen
Het is belangrijk om de hersenen al snel te stimuleren om het herstel te bevorderen. Als naaste kunt u ook bijdragen aan het herstel:
- Met behulp van de ‘Oefengids CVA’ kunt u samen met uw naaste oefenen. De oefengids ligt op het nachtkastje van uw naaste en op de voorkant van de gids staat welke oefeningen voor uw naaste het meest geschikt zijn. Kunt u de oefengids niet vinden? Vraag er dan naar bij de verpleging. Als een arm slap is ten gevolge van een beroerte is deze gevoelig voor schouder-klachten. Adviezen over het voorkomen van schouderklachten kunt u ook vinden in de oefengids.
- Zo mogelijk neemt uw naaste van maandag tot en met vrijdag om 10.15 uur deel aan de groepstherapie: de revalidatie groep. Tijdens deze groepstherapie zitten de deelnemers in een stoel of rolstoel en wordt er geoefend met het bewegen van armen benen en romp. Naast het bewegen wordt ook het redeneren en geheugen geoefend. U bent welkom tijdens de groepstherapie om mee te helpen met het oefenen van uw naaste.
- Als het mogelijk is om in de rolstoel of lopend een ronde op de afdeling te maken, of zelfs even de afdeling af te gaan, raden wij dat aan. Doe dit wel altijd in overleg met de verpleging.
Na het ontslag uit het ziekenhuis
Vaak gaat de revalidatie na het ontslag uit het ziekenhuis door. De revalidatiearts heeft samen met het team een revalidatietraject vastgesteld. De verdere revalidatie kan thuis gebeuren met begeleiding door therapeuten in uw eigen woonplaats. Maar ook via poliklinische revalidatiebehandeling in het UMC Utrecht of revalidatiecentrum De Hoogstraat, of door een vervolgopname in De Hoogstraat of de revalidatieafdeling van een verpleeginstelling zoals De Parkgraaf.
CVA-ketenzorg: Samen voor de beste zorg
Na het ontslag staat u er niet alleen voor. In de regio Utrecht werken we nauw samen met organisaties die specialistische CVA-revalidatiezorg bieden. Dit noemen we ketenzorg, waarin we samen onze krachten bundelen.
Wij hebben regelmatig contact en overleg met revalidatiecentrum De Hoogstraat, geriatrische revalidatiezorg instelling De Parkgraaf en de thuiszorgorganisaties. Samen willen wij de best mogelijke zorg bieden, waardoor iemand weer zo veel mogelijk zelfstandig kan functioneren in het dagelijks leven.
Dankzij de goede afspraken kan gezamenlijke kennis goed worden benut en er kan goed en snel worden doorverwezen. Het verpleeghuis heeft extra revalidatieplaatsen gereserveerd en de behandeling is geïntensiveerd.
Aandacht voor kwaliteit
In april 2013 hebben de drie instellingen hun samenwerking formeel bekrachtigd in een ketendocument. Hierin staat beschreven hoe de partijen samenwerken om de kwaliteit van zorg optimaal te maken.
Zo is er een uitwisselingsprogramma tussen paramedici en verpleging van de drie instellingen en zijn er scholingsactiviteiten. Alles is gericht op het verspreiden van de kennis uit de landelijke richtlijnen en bevordering van de samenwerking.
Daarnaast werken in alle instellingen enkele verpleegkundigen of paramedici als 'knowledge broker'. Ze zijn de bruggenbouwers tussen wetenschap en praktijk en werken - met een concreet plan- aan verbeteringen van de behandeling in hun eigen instelling. Voorbeelden zijn de ochtendactiviteitentherapie, de revalidatiegroep en het betrekken van de familie bij de zorg. Dit bevordert het herstel.
Thuis
Ook als u thuis revalideert, is nazorg essentieel na een herseninfarct. Wij helpen u hierbij op weg via de nazorgpoli, informatie aan uw huisarts en indien nodig ondersteuning bij de aanvraag van thuiszorg. Fysiotherapie, ergotherapie of logopedie gaan bij revalidatie thuis ook gewoon door.
Nazorgpoli
Op de Nazorgpoli in het UMC Utrecht geven we u en uw naaste voorlichting, behandeling en begeleiding na het ontslag. Dat is nodig, want de lichamelijke en psychische gevolgen van een herseninfarct worden vaak na enige tijd pas echt duidelijk.
Het is goed om te praten over de beperkingen in het dagelijkse leven. Ook is het belangrijk te kijken hoe iemand omgaat met de gevolgen. Uw naaste kan emotioneel zijn veranderd en bijvoorbeeld angstig of somber zijn.
Binnen een week na het ontslag uit het ziekenhuis belt de verpleegkundig specialist. Zij bespreekt hoe het gaat en tegen welke problemen en beperkingen u aanloopt.
Vier weken na het ontslag volgt de controleafspraak op de Nazorgpoli. Als voorbereiding op de afspraak krijgt u een vragenlijst opgestuurd. Wij stellen het op prijs als u die samen met uw naaste invult en meeneemt. Met uw antwoorden kunnen wij onze zorg en nazorg namelijk verbeteren.
Tijdens de afspraak brengen wij samen met u en uw naaste de gevolgen van het herseninfarct in kaart. Op basis van hiervan stellen wij een behandelplan op. Doel van dit plan is te werken aan het herstel en leren omgaan met de lichamelijke en geestelijke veranderingen.
Begeleiding van mantelzorgers
Tijdens het gesprek op de Nazorgpoli is er ook aandacht voor de mantelzorgers. Dit zijn mensen die uw naaste vrijwillig verzorgen en ondersteunen. Dit zijn vaak partners, kinderen, broers, zussen, vrienden of buren. Wij vragen de mantelzorgers hoe zij de zorg ervaren. Vaak sturen wij ook vooraf al een vragenlijst op aan de mantelzorgers.
Wie spreekt u op de Nazorgpoli?
Op de Nazorgpoli heeft u gesprekken met de verpleegkundig specialist en de revalidatiearts.
De verpleegkundig specialist bespreekt:
- Wat is een herseninfarct? Oorzaken, behandelingen, gevolgen?
- Zichtbare en niet-zichtbare gevolgen, zoals stemmingen, gevoelens.
- Gevolgen voor partners en directe naasten.
- Medicijnen en bijwerkingen.
- Het voorkomen van een nieuw infarct door de levensstijl aan te passen. Denk aan stoppen met roken, gezonde voeding, gezond gewicht, lichaamsbeweging, omgaan met stress.
- Autorijden.
- Patiëntenverenigingen.
De revalidatiearts bespreekt:
- De verwachtingen op herstel op lichamelijk gebied: staan, lopen, traplopen, vermoeidheid.
- Ook bespreekt hij of zij de verwachtingen op het gebied van denken: geheugen, aandacht, initiatief nemen, spreken en begrijpen.
- De gevolgen op maatschappelijk gebied: werk, sport, vrijetijd, huishouding en sociale contacten.
Duur polibezoek
U moet rekenen op een polibezoek van ongeveer anderhalf uur.
Vervolg na drie maanden
Drie maanden na het infarct belt de verpleegkundig specialist weer op om te vragen hoe het gaat. Dan bepalen we ook of er extra zorg en behandeling nodig is.
Huisarts
De huisarts ontvangt een brief van ons met alle belangrijke informatie. Soms is er ook telefonisch contact met de huisarts.
Thuiszorg
Als tijdens de opname al duidelijk is dat er thuiszorg nodig, dan zal de verpleegkundige dit regelen. Mocht na thuiskomst blijken dat thuiszorg nodig is dan zal de verpleegkundig specialist dit met u bespreken als zij u een week na het ontslag opbelt.
In een revalidatieinstelling
Wij werken intensief samen met het De Hoogstraat Revalidatie (de CVA- afdelingen) en geriatrische revalidatiezorginstelling De Parkgraaf in Utrecht. Gezamenlijke kennis wordt zo goed benut en er kan goed en snel worden doorverwezen zodat patiënt snel op het voor hem beste revalidatiebed belandt. Om de beste zorg te garanderen worden patiënten dan ook standaard verwezen naar één van deze ketenpartners.
In beide revalidatie-instellingen gaat de revalidatie zoals deze is gestart in het ziekenhuis verder. Zo wordt er bijvoorbeeld ook met het oefenboek gewerkt en is er ook de ochtendactiviteitentherapie.
Een paar weken na opname gaan de revalidatiearts of de specialist ouderengeneeskunde samen met het behandelteam na, of uw naaste nog wel op de juiste plek revalideert. Zo nodig wordt in overleg met u de aanpak gewijzigd.
Meer informatie
Revalidatie
Revalidatiecentrum De Hoogstraat
De Hoogstraat Revalidatie
Rembrandtkade 10
3583 TM Utrecht
Tel 030 25 612 11
E-mail: info@dehoogstraat.nl
AxionContinu
Locatie De Parkgraaf
Beneluxlaan 926
3526 KJ Utrecht
Tel 030 282 23 11
E-mail: parkgraaf@axioncontinu.nl
Patiëntenorganisatie
Op het internet
Boeken over herseninfarct
Speciaal voor kinderen
'Onze papa kreeg een ongeluk in zijn hoofd' Wieke van Dun, ISBN 978 90 8560 590 4,
Uitgeverij Nino
Zorgkosten uitklapper, klik om te openen
Meer over zorgkostenContact uitklapper, klik om te openen
Als u een afspraak wilt maken op de polikliniek, hebt u een verwijzing nodig van de huisarts of specialist. Een neuroloog beoordeelt deze.
Polikliniek Cerebrovasculaire ziekten (neurologie)
Geopend maandag t/m vrijdag van 8.00 - 17.00 uur.
Verpleegafdeling Cerebrovasculaire ziekten (D3 west)
Als u een afspraak wilt wijzigen, geef dit dan tijdig door via het nummer hiernaast. Ook voor vragen vragen aan één van de medewerkers kunt u hier terecht.
Verpleegafdeling: 088 75 579 44
Medium care: 088 75 579 46
UMC Utrecht Hersencentrum
Wilt u contact met medewerkers van het UMC Utrecht Hersencentrum, kijk dan op de pagina van de betreffende polikliniek of verpleegafdeling. Daar vindt u alle contactgegevens.
