Deze folder geeft u informatie over de acute ontsteking van de alvleesklier (pancreatitis) en de meest gebruikelijke behandelingsmogelijkheden. Het is goed u te realiseren dat de situatie voor iedereen weer anders kan zijn dan beschreven.
Ligging en functie van de alvleesklier
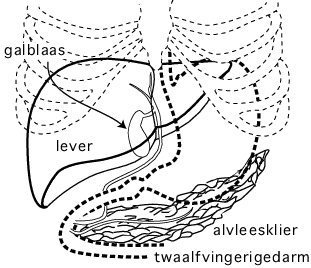
De alvleesklier (het pancreas) is een orgaan dat dwars in de buik ligt (zie tekening). Het is ongeveer vijftien cm lang en één tot drie cm dik. De ‘kop’ van dit orgaan ligt in de binnenbocht van de twaalfvingerige darm, het ‘lichaam’ en de ‘staart’ liggen voor de wervelkolom en de grote bloedvaten achter in de buik. Aan de bovenkant ligt de alvleesklier tegen de maag, aan de onderkant tegen de dunne darm. De alvleesklier is opgebouwd uit cellen die hormonen maken (onder meer insuline) en uit cellen die enzymen, die het voedsel helpen verteren, maken.
De alvleesklierhormonen worden afgegeven in het bloed en zorgen ervoor dat het bloedsuikergehalte binnen normale waarden blijft. Als de insulineproductie te laag is, ontstaat suikerziekte (diabetes). De alvleesklierenzymen zijn van groot belang voor de spijsvertering. Ze komen door een afvoerbuis in de twaalfvingerige darm terecht.
Wanneer er te weinig enzymen worden geproduceerd ontstaan er stoornissen in de vertering van suikers, vetten en eiwitten.
Acute Pancreatitis
In de alvleesklier kunnen zich ontstekingsreacties voordoen. Als dat snel en plotseling gebeurt spreekt men van een ‘acute’ pancreatitis. De ontsteking kan ook milder zijn en zich bij herhaling voordoen. We spreken dan van een ‘chronische’ pancreatitis, waarop in deze folder niet verder zal worden in gegaan.
De belangrijkste oorzaken van acute pancreatitis zijn:
- Overmatig alcoholgebruik.
- Galstenen.
- Een idiopatische vorm, dat wil zeggen dat er geen duidelijke oorzaak kan worden gevonden.
Bij acute pancreatitis staan meestal klachten van hevige buikpijn en ziek zijn op de voorgrond. Ook rugpijn kan aanwezig zijn, de alvleesklier ligt immers achter in de buik. Het is een ernstige aandoening. De acute pancreatitis heeft in 70 procent tot 90 procent van de gevallen een mild verloop en de sterftekans is daarbij laag (ongeveer 3 procent). Maar de aandoening kan ook een minder gunstig verloop hebben.
In 10 procent tot 30 procent van de gevallen ontstaat een ernstig ziektebeeld. Hierbij kunnen meerdere operaties en vaak langdurige behandeling op een intensive-care afdeling nodig zijn. De sterftekans bij deze zeer ernstige vorm is hoog, meer dan 30 procent.
Complicaties van een acute pancreatitis
De belangrijkste complicaties van een acute pancreatitis zijn:
- Infecties in en om de alvleesklier. Infecties kunnen een ernstig ziekteverloop tot gevolg hebben met een verhoging van de sterftekans.
- Pancreas pseudocyste vorming. Dat is een ophoping van ontstekingsvocht, waar na drie tot zes weken een kapsel omheen wordt gevormd. De pseudocyste kan blijven bestaan of in de loop van een aantal weken kleiner worden of verdwijnen.
- Bloeding in bloedvaten in en rondom de alvleesklier.
Diagnose en onderzoeken
Welke onderzoeken nodig zijn hangt af van de ernst en het verloop van de aandoening. Meestal kan de diagnose pancreatitis gesteld worden op grond van de klachten van de patiënt, het lichamelijk onderzoek, het laboratoriumonderzoek en een niet ingrijpend beeldvormend onderzoek, zoals echo of CT-scan.
De gebruikelijke behandeling bij acute pancreatitis
Eerst wordt geprobeerd met een ‘conservatief’ beleid de ontsteking tot rust te laten komen. Dat gebeurt door het bovenste deel van het maagdarmstelsel niets aan te bieden en alle maagsappen via een slang, die via de neus in de maag wordt gebracht, te laten aflopen.
Via een infuus krijgt u vocht toegediend en wordt u zo nodig gevoed.
Soms worden er medicijnen gegeven.
ERCP
Zijn galstenen de veroorzakers van de pancreatitis, dan zal meestal ineen vroeg stadium een ERCP met papillotomie worden verricht om de galstenen te verwijderen. Daarbij wordt een endoscoop (flexibele ‘kijkbuis’ of ‘slang’), via de mond, slokdarm en maag, in de twaalf-vingerige darm gebracht en wordt de afvoerbuis van de alvleesklier en de gal opgezocht. Met een klein slangetje, via de endoscoop in de afvoerbuis gebracht, kan deze met een röntgen contrastmiddel zichtbaar worden gemaakt op een röntgenscherm. Dit onderzoek wordt een Endoscopische Retrograde Cholangio Pancreaticografie (ERCP) genoemd. Tijdens deze endoscopie kan de afvoermogelijkheid worden hersteld of verbeterd. Kleine steentjes in gal- of alvleesklierafvoerwegen kunnen via de endoscoop worden verwijderd. Een ERCP is een ingrijpend onderzoek, waarbij complicaties als bloeding, infectie en het verergeren van de pancreatitis kunnen optreden.
Wanneer het ziektebeeld niet met deze middelen in de hand te houden is, kan een operatie nodig zijn. Dat is dan een ernstige situatie bij een ernstig zieke patiënt die meestal op een intensive care afdeling verblijft. Bij de operatie verwijdert de chirurg het door de ontsteking aangetaste weefsel. Het kan zijn dat de chirurg na zo’n operatie besluit de buikwand geheel open te laten en daarna nog een aantal keren de buik schoonmaakt en spoelt. De chirurgische behandeling kan ondersteund worden met antibiotica en eventueel andere medicijnen.
De behandeling van pancreas pseudocysten
Pancreas pseudocysten moeten worden geopereerd wanneer ze groot blijven en na een aantal weken geen neiging vertonen om vanzelf te verdwijnen. De pseudocyste wordt bij zo’n operatie verbonden met de maag of de darm, zodat de inhoud van de cyste daarin kan afvloeien. Soms wordt ook wel eens een drain geplaatst in de holte.
Vragen
Heeft u nog vragen, stel ze gerust aan de arts. Bij dringende vragen of problemen kunt u bellen naar telefoonnummer 088 75 595 01. Wanneer zich thuis na de behandeling problemen voordoen, neem dan contact op met de huisarts. Is contact met het ziekenhuis nodig, bel dan telefoonnummer 088 75 555 55 en vraag naar de dienstdoende chirurgisch assistent.
Tot slot
Bent u van mening dat bepaalde informatie ontbreekt of onduidelijk is, dan wij horen dat graag van u.
Contact uitklapper, klik om te openen
Hebt u vragen? Neem dan contact met ons op. Voor een afspraak hebt u een verwijzing nodig van de huisarts of specialist.
Polikliniek Heelkunde
De polikliniek is op werkdagen bereikbaar van 08.30 tot 16.45 uur
