Na een geslaagde niertransplantatie begint voor u een nieuwe levensfase met andere leefregels dan u gewend was. Een leven waarin u niet meer afhankelijk bent van dialyse. Een leven met meer vrijheid, meer mogelijkheden voor (opnieuw) volop deelnemen aan het maatschappelijke en sociale leven en met (eventueel) het hervatten of het vinden van een baan.
Voor u begint ook een leven waarin medicijnen een belangrijke rol gaan spelen. De medicijnen zijn van groot belang voor het behoud van uw transplantatienier.
In deze folder leest u meer over de periode na de transplantatie. We gaan onder andere in op nazorg, medicijnen, leefadviezen, voeding en voedselhygiëne. Ook leest u meer over psychosociale aspecten, mogelijke complicaties op korte en langere termijn, patiëntenorganisaties en sociale voorzieningen.
Elke niertransplantatie is anders. Het kan daarom zijn dat niet alle informatie in deze folder precies past bij uw persoonlijke situatie. Uw zorgverlener bespreekt met u wat voor u van toepassing is.
Heeft u na het lezen van deze folder nog vragen? Neem dan gerust contact met ons op.
Nazorg uitklapper, klik om te openen
Het eerste jaar na een niertransplantatie is de kans op tegenslag en complicaties verhoogd, bijvoorbeeld afstoting, infecties en problemen met de urineleiders en blaas.
Om het functioneren van de transplantatienier goed te kunnen volgen, moet u in het begin regelmatig bij de nefroloog op de polikliniek komen.
Controleafspraken bij de nefroloog
Na uw ontslag blijft u onder controle bij één van de artsen op de polikliniek Nefrologie van het UMC Utrecht.
- De eerste tijd hebt u één keer per week een afspraak bij de polikliniek. De ene week is de afspraak telefonisch en de andere week in het ziekenhuis. Bij een telefonische afspraak moet u wel in het ziekenhuis bloed laten prikken.
- Na verloop van tijd worden de controleafspraken afgebouwd, dit hangt af van uw situatie.
- Als u vóór uw transplantatie in een ander ziekenhuis werd behandeld, wordt u na een jaar weer terugverwezen naar de nefroloog van uw eigen ziekenhuis.
Waar kunt u de polikliniek vinden
De polikliniek Nefrologie is op laag 0 bij receptie 21 van het UMC Utrecht. Als u binnenkomt via de hoofdingang van het ziekenhuis volgt u de borden ‘Poliklinieken’. Bij de polikliniek kunt u zich aanmelden bij de balie.
Afzeggen poliafspraak
Afspraken moet u minimaal 24 uur van te voren afzeggen of verzetten. Bel daarvoor naar de polikliniek:
Polikliniek Nefrologie
T 088 75 573 75
In de eerste maand na de niertransplantatie raden wij u dringend aan geen afspraken te verzetten, ook als u ziek bent. Juist dán moet u toch naar de polikliniek komen.
Patiëntportaal
Als patiënt van het UMC Utrecht hebt u toegang tot het patiëntportaal 'Mijn UMC Utrecht'. Hier vindt u onder andere uw afspraken, medicijnoverzicht en onderzoeksresultaten. Ook kunt u via 'Mijn UMC Utrecht' een bericht naar uw zorgverlener sturen. U krijgt dan binnen drie tot vijf werkdagen antwoord. U logt in via onze website met uw DigiD (met sms-controle of met de DigiD app). Op deze webpagina vindt u meer uitleg over inloggen en het patiëntportaal: https://www.umcutrecht.nl/mijnumcutrecht.
Om goed te kunnen volgen hoe het met u en uw getransplanteerde nier gaat, heeft de arts bij elke controleafspraak een aantal gegevens van u nodig. In de eerste maand na de transplantatie moet u daarom elke dag de volgende controles bij uzelf doen:
- Wegen: elke ochtend voordat u gegeten hebt.
- Ochtendtemperatuur meten: rectaal gemeten of met een oorthermometer.
- Bloeddruk: uitleg over het meten van uw bloeddruk krijgt u tijdens uw opname.
U voert deze gegevens in de niertransplantatiezorg@homeapp in. Tijdens uw opname krijgt u uitleg hierover.
Neem het volgende mee naar uw afspraak op de polikliniek:
- Uw ochtenddosering Prograft®, Advagraf®, Envarsus®, Certican®, Votubia® of Rapamune®.
- Uw ochtendurine, als dit nodig is. Uw nefroloog laat u weten of u deze moet meenemen.
Gang van zaken op de dag van het polibezoek:
- Op de ochtend van het polikliniekbezoek neemt u geen Prograft ® , Advagraf®, Envarsus® (tacrolimus), Certican®, Votubia® (Everolimus) of Rapamune® (sirolimus) in.
- U neemt het mee naar de polikliniek, zodat u het kunt innemen nadat er bloed geprikt is voor een Tacrolimus-, Everolimus- of Sirolimusspiegel.
- Laat uw bloed ongeveer een uur voor uw afspraak bij de nefroloog prikken. Laat dit vóór 10.30 uur doen. Dan kan de nefroloog de uitslag met u bespreken.
In de eerste zes maanden na de transplantatie moet u in de volgende gevallen contact opnemen met het ziekenhuis:
- Een temperatuur hoger dan 38°C.
- Vermindering van de urineproductie.
- Pijn in de streek van de getransplanteerde nier.
- Een pijnlijk en/of branderig gevoel bij het plassen.
- Bloed in de urine.
- Aanhoudende diarree, misselijkheid en braken.
- Verandering van medicijnen of toevoeging van medicijnen door andere artsen.
- Opname in een ander ziekenhuis, voor welke ziekte dan ook.
Neem bij twijfel altijd contact met ons op.
Verslechtering nierfunctie
Tijdens de nazorgperiode op de polikliniek kan uw nierfunctie verslechteren. Dit kan passen bij afstoting, maar er zijn óók andere mogelijke oorzaken. De nefroloog zal dan extra urine- en bloedonderzoek doen. Vaak maken we ook een echo. Als de oorzaak daarna nog niet duidelijk is, doen we een nierbiopsie.
Verwijderen JJ-stent (dubbel-J stent)

Doel:
Tijdens de niertransplantatie is een stent geplaatst. Dit is een dun slangetje met magnetische uiteinden. Ongeveer drie weken na de niertransplantatie wordt deze stent weer verwijderd. De vaatchirurg verwijdert de stent met een blaaskatheter met een magnetische punt. U krijgt hiervoor een oproep van de afdeling Vaatchirurgie van het UMC Utrecht.
Omschrijving van het onderzoek:
Voor het verwijderen van de stent neemt u plaats op de onderzoekstafel. U ligt op uw rug met uw knieën omhoog en uw benen in beensteunen.
- Uw penis of vagina wordt gereinigd met een desinfecterende vloeistof.
- Er wordt een verdovende gel in de plasbuis gebracht. Hierdoor gaat de katheter makkelijker naar binnen en doet het minder pijn.
- Via de blaaskatheter met de magnetische punt wordt de stent naar buiten getrokken. Dit is niet pijnlijk.
Voorbereiding op de ingreep:
- Er is geen voorbereiding nodig.
- U hoeft niet te worden opgenomen.
- U krijgt geen narcose.
Na het onderzoek
- Het onderzoek is op de polikliniek van de vaatchirurgie.
- De ingreep duurt ongeveer 15 minuten.
- De eerste uren na de ingreep kunt u een branderig gevoel hebben bij het plassen. Houdt dit een aantal dagen aan? Neem dan contact op met de nefroloog.
- De eerste uren na de ingreep kan er ook wat bloed in de urine zitten. Dit is normaal. U kunt daar wel van schrikken, omdat een kleine hoeveelheid bloed de urine donkerrood kan kleuren. Bloedverlies na een cystoscopie is meestal onschuldig en verdwijnt vaak binnen een dag.
- Het is verstandig veel te drinken na het onderzoek. Dit helpt bij het herstel van de blaas en de plasbuis.
- Neem contact op met het ziekenhuis als u aanhoudend veel pijn in de buik hebt of als u koorts krijgt boven de 38°C.
Afspraak bij de diëtist
Ongeveer vier weken na uw ontslag krijgt u een afspraak bij de diëtist op de polikliniek. Tijdens deze afspraak kunt u vragen stellen over voeding en de voedingsadviezen die u hebt gekregen.
Afspraak bij de transplantatiechirurg
Ongeveer zes weken na uw ontslag krijgt u een telefonische afspraak met de transplantatiechirurg. De arts bekijkt of uw wond goed genezen is. Voor deze afspraak vragen wij u vooraf een foto van uw wond via de app te sturen. Als de wond goed is genezen, mag u ook weer meer gaan bewegen of sporten.
Afspraak bij de transplantatieverpleegkundige
Ongeveer zes weken na uw ontslag krijgt u een afspraak bij de transplantatieverpleegkundige op de polikliniek. Het is geen medisch gesprek. Tijdens deze afspraak bespreken we:
- hoe het thuis met u gaat;
- of u extra hulp nodig hebt;
- hoe u terugkijkt op de voorbereidingen en de opname voor transplantatie.
Ter voorbereiding op deze afspraak vragen wij u een vragenlijst in te vullen. U ontvangt deze vragenlijst digitaal. Als u dat wilt, kunt u de vragenlijst ook op papier krijgen.
Valt de afspraak niet samen met een afspraak bij de arts? Dan mag u de afspraak verzetten naar een dag waarop u wel bij de arts komt. Dit kunt u regelen bij de secretaresse van de polikliniek nierziekten.
Nierbiopsie van de transplantatienier
Ongeveer drie maanden na de niertransplantatie krijgt u een nierbiopsie van de transplantatienier. De arts bespreek dit vooraf met u. Bij een nierbiopsie haalt de radioloog met een dunne holle naald één of enkele kleine stukjes weefsel uit de transplantatienier. Dit weefsel wordt onderzocht onder de microscoop. Met dit onderzoek kan de nefroloog u beter informeren over de prognose van de nier. Zo nodig passen we uw medicatie aan. De nierbiopsie is ook een beginmeting. We kunnen de later vergelijken met eventuele volgende biopsieën.
Let op
Een nierbiopsie kan meer stress voor uw lichaam geven. Als u prednisolon gebruikt, adviseren wij u om op de ochtend van de biopsie 5 mg extra prednisolon in te nemen. Voor de biopsie moet u 2 uur nuchter zijn. Meer informatie leest u in de folder 'Echografie nierbiopsie' op onze website.
Jaarlijkse controle
Als alles goed gaat, moet u na een jaar weer terug naar uw eigen nefroloog in het ziekenhuis waar u ook vóór uw transplantatie werd behandeld. Daarna komt u een keer per jaar naar het UMC Utrecht voor controle. Vóór deze afspraak laat u bloed prikken en levert u urine in. Na uw bezoek krijgt uw eigen nefroloog een brief met de uitslagen van uw jaarlijkse controle.
Tot slot
Als u thuis vragen, klachten of problemen hebt die te maken hebben met de transplantatie, blijf hier dan vooral niet mee rondlopen. Neem contact op met de nefroloog of verpleegafdeling D2 oost. Vaak kunnen zij u geruststellen en onnodige zorgen wegnemen.
Medicijnen uitklapper, klik om te openen
Dit hoofdstuk gaat over de medicijnen die u moet gebruiken na de niertransplantatie. In bijlage 1 vindt u uitgebreide informatie over de medicijnen en eventuele bijwerkingen.
De belangrijkste medicijnen na de transplantatie zijn de afweerremmende medicijnen. Daar zijn veel verschillende soorten van. Uw nefroloog zoekt altijd naar een schema dat aansluit bij uw specifieke situatie.
De afweerremmende medicijnen moet u levenslang gebruiken.
Het doel is om met zo weinig mogelijk afweerremmende medicijnen de nier toch goed te beschermen, en zo zowel acute als chronische afstoting te voorkomen.
Verschillende factoren bepalen het schema dat u krijgt:
- De oorspronkelijke nierziekte.
- De kans op het krijgen van afstoting.
- Infecties van bacteriën, virussen of schimmels.
- Andere medicatie die de werking van de afweerremmende medicatie kan beïnvloeden.
- Bijwerkingen van medicatie.
U krijgt medicijnen ter voorkoming van infecties, maagklachten, hoge bloeddruk, botontkalking en hoog cholesterol.
Regelmatig wordt een zogenaamde dalspiegel van een aantal medicijnen in uw bloed gemeten. Hiermee kijken we of u de juiste hoeveelheid medicijnen gebruikt. Dit geldt vooral voor Prograft®, Advagraf®, Envarsus® (tacrolimus), Certican®, Vorubia® (everolimus) of Rapamune® (sirolimus).
Voor het meten van de dalspiegel moet u ‘s ochtends wachten met het innemen van deze medicijnen tot er bloed is afgenomen (zie ook pagina 5). Daarna kunt u de medicijnen innemen. Het is belangrijk dat u eventuele bijwerkingen en klachten door het gebruik van de medicijnen altijd bespreekt met uw arts.
Wetenschappelijk onderzoek
Het is mogelijk dat de nefroloog u vraagt mee te doen aan een wetenschappelijk onderzoek. Dit onderzoek kan gaan over nieuwe medicijnen die niet in deze folder staan. Uw arts geeft u hierover uitleg. Daarna kunt u zelf beslissen of u wilt meedoen.
Therapietrouw
Om afstoting van de nier te voorkomen is het belangrijk dat u de medicijnen op de juiste tijd en manier inneemt. Als u de medicijnen niet inneemt of vergeet, kan dat de nier ernstig beschadigen. Het kan zelfs betekenen dat de functie van de nier verloren gaat en u (weer) moet gaan dialyseren.
Meedoen aan de Ramadan
Tot twaalf maanden na de transplantatie wordt meedoen aan de Ramadan afgeraden door nefrologen. Na een jaar kunt u met uw behandelend nefroloog bespreken of u kunt meedoen.
Algemene aandachtspunten bij gebruik van medicijnen
- Het eerste jaar na de transplantatie krijgt u uw medicijnen via de apotheek van het UMC Utrecht.
- Lees de bijsluiters van de medicijnen. Houd er rekening mee dat bijsluiters algemeen zijn en niet altijd aansluiten bij de afspraken en adviezen van een ziekenhuis.
- Lever recepten altijd op tijd in bij de apotheek. De apotheek heeft meestal even tijd nodig om de medicijnen klaar te maken. Sommige medicijnen moeten worden besteld.
- Om uw medicijnen overzichtelijk te bewaren, kunt u een medicijndoos (weekdoos) gebruiken. Zo ziet u snel of of u uw medicijnen al hebt ingenomen en verkleint u de kans op fouten. U kunt een medicijndoos kopen bij de apotheek. Wilt u een medicijndoos met grote vakjes, dan raden wij de medicijndoos Medimax groot aan. Deze kunt u online via verschillende websites bestellen.
- U kunt er ook voor kiezen om uw medicijnen te laten leveren in een Baxterrol. De medicatie zitten dan per tijdstip in een zakje. Niet alle medicijnen kunnen hierin worden verpakt en worden soms los geleverd. Bespreek uw wensen met uw arts.
- Medicijnen van de apotheek kunnen er anders uitzien dan de medicijnen die u in het ziekenhuis kreeg. Vraag uw apotheek altijd om uitleg als er iets aan de medicijnen is veranderd.
- Neem uw medicijnen elke dag op hetzelfde tijdstip in. Pas uw dagindeling hier zo nodig op aan.
- U kunt een alarm op uw telefoon of een medicijnapp gebruiken (bijvoorbeeld MedApp) om u te helpen uw medicijnen op tijd in te nemen.
- Let op de houdbaarheidsdatum van uw medicijnen
- Gebruik nooit medicijnen van anderen.
Aandachtspunten voor medicijnen die afstoting tegengaan
Voor sommige medicijnen tegen afstoting gelden bij het UMC Utrecht andere innametijden dan in de bijsluiter staat. Dit geldt voor:
- Prograft® / Advagraf® / Envarsus® (tacrolimus)
- Cell Cept® (mycofenolaat mofetil)
- Certican® / Votubia® (everolimus)
- Rapamune® (sirolimus)
Houdt altijd de innametijden aan die het UMC Utrecht met u hebt afgesproken. Dat betekent dat u deze medicijnen tijdens of bij de maaltijd inneemt.
- Het aantal en de dosering van deze medicijnen verschilt per persoon. Meestal gebruikt u een combinatie van medicijnen.
- Alleen uw arts mag de doseringen van medicijnen tegen afstoting aanpassen.
- Neem bij (langdurig) braken altijd contact op met uw arts van het UMC Utrecht.
- Overleg bij twijfel altijd eerst met uw nefroloog van het UMC Utrecht.
- Verminder of stop nooit zelf met de medicijnen tegen afstoting. Dit kan afstotingsreacties tot gevolg hebben waarbij u de nier kunt verliezen.
Belangrijk!
- Hebt u last van bijwerkingen, meld dit dan altijd aan uw nefroloog.
- Als u de medicijnen vergeet in te nemen, zorg er dan voor dat u zo snel mogelijk alsnog de gemiste hoeveelheid inneemt. Als het bijna weer tijd is voor de volgende hoeveelheid van hetzelfde medicijn, gaat u verder volgens schema. Neem nooit een dubbele hoeveelheid!
- Als andere artsen de medicijnen veranderen of medicijnen toevoegen, moet dit besproken worden met de nefroloog van het UMC Utrecht. Veel medicijnen kunnen namelijk de spiegel van de anti-afstotingsmiddelen beïnvloeden.
- Een te lage spiegel kan leiden tot afstoting. Een te hoge spiegel kan leiden tot nierbeschadiging.
Praktische leefadviezen na een niertransplantatie uitklapper, klik om te openen
Na de transplantatie gaat uw leven er anders uitzien dan u gewend was. In dit hoofdstuk geven wij u tips en richtlijnen voor uw nieuwe leven na de transplantatie.
Autorijden
U mag de eerste twee weken niet zelf autorijden. Daarna mag u weer autorijden, zolang u geen pijnklachten hebt.
Drugs
Het gebruik van drugs na de transplantatie is sterk af te raden, deze kunnen de werking van de medicijnen beïnvloeden. De bijwerkingen kunnen verergeren. Bij gebruik van xtc is er een risico op oververhitting en dat is schadelijk voor uw nieren. Bij gebruik van cocaïne vernauwen de bloedvaten en is er meer risico op een hartinfarct.
Griepprik
Transplantatiepatiënten hebben een verhoogd risico op griep. Daarom adviseren we u om jaarlijks de griepprik te halen bij uw huisarts. De eerste drie maanden na de transplantatie is het niet zinvol een griepprik te halen, daarna wel. Bij twijfel: overleg met uw behandelend nefroloog.
(bron: RIVM)
Huisdieren
- Het is geen probleem om honden en katten te houden, of paard te rijden. U moet wel voorzichtig zijn bij het uitmesten of verschonen van een paardenstal of kattenbak. Gebruik hierbij handschoenen.
- Draag ook handschoenen als u in de tuin werkt vanwege uitwerpselen van katten en urine van ratten. Ook kunt u zich gemakkelijk verwonden bij het tuinieren.
- Vogels, vooral uitheemse vogels, dragen vaak allerlei onbekende bacteriën bij zich en vormen een groot infectierisico.
- Wordt u gekrabd of gebeten door een dier, ga dan direct naar uw huisarts of neem contact op met de nefroloog.
Lichamelijke inspanning
- Vermijd zwaar tillen en doe geen buikspieroefeningen in de eerste zes weken.
- Fiets de eerste twee tot drie weken niet. Begin daarna met korte afstanden en breid dit rustig uit, zolang u geen pijn hebt.
- Wandelen mag direct na de operatie. Kies een afstand die voor u goed voelt en geen pijn doet.
- Zwemmen mag zodra de wonden goed dicht zijn.
Mondverzorging
Een goede mondhygiëne helpt infecties voorkomen. Daarom is het belangrijk om minimaal twee keer per dag uw tanden te poetsen.
Wij adviseren u elk half jaar voor controle naar uw tandarts te gaan.
Krijgt u een behandeling bij uw tandarts, bijvoorbeeld het trekken van tanden en/of kiezen, meld dan aan uw tandarts dat u een transplantatie hebt gehad.
Pijnstillers
Gebruik geen pijnstillers uit de groep NSAID’s. Deze medicijnen beïnvloeden de werking van de nierfunctie mogelijk nadelig. Voorbeelden van NSAID's zijn: Voltaren® (diclofenac®), naproxen®, ibuprofen®, Advil®. U mag wel Paracetamol® gebruiken.
Roken
Roken na de transplantatie raden wij absoluut af. Roken is slecht voor uw nieren, hart en bloedvaten. Uit onderzoek blijkt dat de transplantatienier van rokers minder lang goed werkt. Kijk voor informatie over stoppen met roken op www.sinefuma.nl.
Seksualiteit en zwangerschap
Na de operatie is seks gewoon mogelijk. De transplantatienier ligt goed beschermd in de buikholte, u hoeft niet bang hoeft te zijn dat de nier beschadigt. U moet zich wel beschermen tegen zwangerschap en seksueel overdraagbare aandoeningen. Gebruikt daarvoor geschikte voorbehoedsmiddelen.
Seksuele problemen
Veel nierpatiënten hebben seksuele problemen. Na een niertransplantatie verminderen deze problemen vaak, maar niet altijd. Klachten verschillen per persoon. U kunt minder zin in seks hebben of minder opwinding ervaren (erectiestoornissen bij mannen, vaginale droogte bij vrouwen). Vermoeidheid en medicijnen kunnen hierbij een rol spelen.
Praten over seksualiteit
Veel mensen hebben moeite om over seksualiteit te praten. Toch is het goed om klachten te bespreken met een arts of verpleegkundige. Zij kunnen u vaak geruststellen en zo nodig doorverwijzen.
Vruchtbaarheid
Tijdens de nierziekte zijn vrouwen vaak minder vruchtbaar en hebben ze een onregelmatige of afwezige menstruatie. Na de niertransplantatie herstelt dit meestal. Ook bij mannen kan de vruchtbaarheid herstellen na de niertransplantatie. De meeste medicijnen die worden voorgeschreven na een transplantatie hebben geen invloed op de vruchtbaarheid. Gebruik altijd voorbehoedsmiddelen om een ongeplande zwangerschap te voorkomen.
Kinderwens
Het eerste jaar na de transplantatie wordt een zwangerschap dringend afgeraden vanwege de risico’s voor de transplantatienier. Bovendien kunnen sommige medicijnen ernstige afwijkingen bij het ongeboren kind veroorzaken. Als u een kinderwens hebt, bespreek dit dan met uw arts. Als uw gezondheid en nierfunctie het toelaten zal uw arts met u een plan maken voor een zo veilig mogelijke zwangerschap. Ook mannen wordt aangeraden hun kinderwens te bespreken met de arts.
Sporten en bewegen
Na uw ontslag is bewegen goed voor het opbouwen van uw conditie. Begin niet meteen met sporten. Houd ongeveer zes weken rust om te herstellen. Wandelen is een goed begin om kort na de transplantatie te starten met het opbouwen van conditie.
Als u al sportte voordat u ziek werd of tijdens de dialyseperiode, kunt u na de transplantatie makkelijker weer starten. Focus op bewegen, niet op presteren. Bewegen is altijd goed: het verbetert uw conditie, stimuleert uw bloedsomloop en houdt gewrichten soepel.
Kies een sport die bij u past.
Contactsporten
- Voetbal en basketbal: vermijd deze sporten het eerste half jaar.
- Bespreek met uw nefroloog welke sport u wilt gaan doen.
- Vechtsporten raden we af omdat de nier op een kwetsbare plek ligt.
- Hebt u buikpijn na een stoot of por in uw buik? Laat u onderzoeken door uw huisarts.
- U kunt een beschermkap laten maken, overleg dit met uw nefroloog.
Uitgaan en feestjes
Een café, disco of schouwburg zijn toegestaan. Alcohol mag in beperkte mate, tenzij er medische bezwaren zijn. Bespreek dit met uw nefroloog.
Vakantie
Wilt u in het eerste jaar na de transplantatie een buitenlandse reis maken? Bespreek dit dan eerst met uw nefroloog. Door medicijnen tegen afstoting bent u gevoeliger voor infecties. De medische zorg is in het buitenland niet altijd van hetzelfde niveau als in Nederland.
Ons advies voor vakanties na transplantatie:
- 6 maanden na de transplantatie: u mag op vakantie in Europa.
- 1 jaar na de transplantatie: u mag buiten Europa op vakantie, in overleg met de nefroloog.
- Kies een bestemming met goede medische zorg.
- Reis niet naar landen waarvoor aanvullende vaccinaties met een levend verzwakt vaccin nodig zijn. Overleg met uw nefroloog voordat u beslist over uw bestemming. Uw nefroloog kan u verwijzen naar de vaccinatiepoli van het UMC Utrecht.
- Zorg voor een goede reisverzekering.
- Neem een door de arts ingevulde ‘ Medische Informatiekaart Niertransplantatie’ mee. Deze krijgt u via de polikliniek nierziekten.
- Zorg dat u een brief van uw arts bij u hebt en een overzicht van uw medicijnen. Er kunt eventueel ook een USB-stick krijgen waarop u uw medische gegevens kunt invoeren.
- Neem de telefoonnummers van uw behandelend arts en het UMC Utrecht mee.
- Neem, als u gaat vliegen, uw medicijnen altijd mee in uw handbagage!
- Gebruikt u medicijnen in vloeibare vorm? Vraag dan bij de luchtvaartmaatschappij hoeveel vloeistof u in uw handbagage mag meenemen en hoe u toestemming krijgt om meer mee te nemen.
- Neem voor minstens twee weken extra medicijnen mee.
- Pas uw tijden voor het innemen van medicijnen aan als u naar een land reist met tijdsverschil.
- Overleg met uw arts of het verstandig is extra medicijnen mee te nemen (zoals antibiotica).
- Neem ORS mee(verkrijgbaar bij drogist of apotheek), voor het geval dat u diarree krijgt. Cola (blikje of minifles) of water (fles) met een klontje suiker is een goed alternatief.
- Diarreeremmers als Loperamide mag u gebruiken, maar neem nooit Norit. Norit bevat koolstof dat ook de werkzame stoffen uit uw medicijnen opneemt en afvoert. Hierdoor werken uw medicijnen niet meer.
- Als u diarree hebt, probeer dan in ieder geval voldoende vocht binnen te krijgen. Uw nierfunctie lijdt eronder als u te weinig vocht binnenkrijgt.
- Let goed op de hygiëne van eten en drinken. Neem alleen verpakt fruit en verpakt ijs en ijsblokjes.
- Gebruik desinfecterende handgel als u uw handen onderweg niet kunt wassen.
- Ga niet zwemmen in stilstaand zoet water
Bij ziekte op vakantie:
- Hebt u medische behandeling nodig? Neem dan eerst contact op met uw behandelend arts in Nederland.
- Hebt u medische hulp nodig tijdens uw vakantie, vertel dan altijd uw volledige medische voorgeschiedenis.
Verzorging van de wond
U kunt crème gebruiken om het litteken te masseren. Gebruik hiervoor een ongeparfumeerde crème of Calendula crème. Het is belangrijk dat de wond goed dicht is.
Voorkomen infecties
Het is belangrijk om infecties te voorkomen. De gevoeligheid voor infecties is kort na de transplantatie of na de behandeling voor afstoting het grootst.
Tips om infecties te voorkomen:
- Zorg voor een goede lichaamshygiëne en besteed aandacht aan goede nagelverzorging.
- Vermijd contact met mensen die verkouden zijn, griep of waterpokken hebben. De meeste besmettingen gebeuren via de lucht en handcontact.
- Hebt u zelf geen waterpokken gehad en u komt in contact met iemand die het heeft? Neem dan contact op met uw huisarts of het ziekenhuis.
- Als u denkt dat u gordelroos hebt, neem dan altijd contact op met uw arts. Hoe eerder u met medicijnen begint, hoe kleiner de kans op complicaties en napijn van deze vervelende ziekte.
- Vermijd personen die recent ingeënt zijn met levende vaccins zoals mazelen, rode hond en gele koorts.
Griep-, tetanus- en kinkhoestvaccinaties zijn wel veilig.
Zonnebaden
Het is belangrijk om uw huid goed te beschermen tegen zon om verbranding te voorkomen. U hebt een verhoogde kans op huidtumoren bij uw medicijnen en als uw huid verbrand is dat een extra risico.
- Gebruik een zonnebrandcrème met beschermingsfactor SPF30 of hoger. Smeer meerdere keren per dag.
- Draag een hoed of pet, lange mouwen en gebruik een parasol of zonnescherm.
- Vermijd de zon tussen 11.00 en 15.00 uur.
- Gebruik geen hoogtezon of zonnebank.
Emoties en omgaan met een niertransplantatie uitklapper, klik om te openen
Wennen aan een nieuwe situatie
Een niertransplantatie is een ingrijpende gebeurtenis. In de periode rondom de transplantatie verandert er veel voor u en de mensen om u heen. U kunt zich lichamelijk beter gaan voelen en weer meer deelnemen aan het dagelijks leven. Mogelijk pakt u activiteiten of uw werk weer op.
Tegelijkertijd vraagt deze nieuwe fase tijd en aanpassing. U kunt onzekerheid, spanning of angst voelen, bijvoorbeeld om de nier te verliezen. Ook kunnen uw stemming, energie, relaties en uw beleving van intimiteit en seksualiteit veranderen. Dit zijn normale reacties na een transplantatie.
Het is belangrijk om uzelf en uw naasten de tijd te geven om deze veranderingen te verwerken en hierover met elkaar te praten.
Medisch maatschappelijk werk
De medisch maatschappelijk werker van de afdeling niertransplantatie kan u en uw naasten ondersteunen.
Tijdens uw opname komt de maatschappelijk werker bij u langs om kennis te maken en te bespreken hoe met u gaat en hoe u zich voelt. Samen kijkt u of vervolgcontact wenselijk is. Ongeveer vier maanden na de transplantatie neemt de maatschappelijk werker in ieder geval contact met u op. In deze periode is het lichamelijk herstel vaak verder gevorderd en is er meer ruimte voor gedachten en gevoelens over wat de niertransplantatie voor u en uw familie heeft betekend.
Relatie met uw partner en gezin
Voor de transplantatie kan een partner of gezinslid een grote rol hebben gespeeld in uw zorg of ondersteuning. Na de transplantatie kunnen deze rollen veranderen. De aandacht ligt vaak vooral bij uw herstel, wat soms spanningen kan geven.
Als u zich weer zelfstandiger voelt, is het belangrijk om ook aandacht te hebben voor uw partner en gezin. Door hierover met elkaar te praten, kunt u samen beter omgaan met veranderingen. U kunt hierbij ondersteuning krijgen van de medisch maatschappelijk werker.
Contact met de dialyseafdeling
Na de transplantatie is het vaak niet meer nodig om naar de dialyseafdeling te komen. Sommige mensen kiezen er toch voor om nog eens langs te gaan of afscheid te nemen. Bijvoorbeeld omdat zij daar veel contact hadden met andere patiënten en zorgverleners. Voor mensen die nog dialyseren kan het prettig zijn om te zien hoe het met u gaat.
Weer aan het werk
Wanneer u weer kunt werken, verschilt per persoon. Dit hangt af van uw herstel en het soort werk dat u doet. Bespreek dit altijd met uw behandelend arts en de bedrijfsarts.
Als u (gedeeltelijk) arbeidsongeschikt bent, kan het UWV u begeleiden bij het hervatten van uw werk of het aanvragen van een WIA-uitkering. Het UWV beoordeelt uw mogelijkheden en kan helpen bij aangepast werk, re-integratie of een uitkering.
Daarnaast kunt u terecht bij het het NVN Steun- en Adviespunt (NVN STAP) van de Nierpatiënten Vereniging Nederland. Hier kunt u vragen stellen over werk, uitkering, studie, scholing en (financiële) regelingen. Meer informatie vindt u achterin deze folder en op nieren.nl.
Terugkomavond voor niertransplantatiepatiënten
Ieder jaar organiseert het niertransplantatieteam een avond om samen met u en uw naasten. Tijdens deze avond kijkt u samen terug op de periode na de niertransplantatie en wisselt u ervaringen uit aan de hand van verschillende thema's.
Contact met andere transplantatiepatiënten
Hebt u daarnaast behoefte om contact te hebben met andere transplantatiepatiënten? Dan kan dat ook via de Nierpatiënten Vereniging Nederland (NVN).
Bedankbrief aan de nabestaanden van de donor
Na een transplantatie denken veel ontvangers aan de donor en diens nabestaanden. U kunt een anonieme brief of kaart te schrijven aan de nabestaanden van de donor. Zij stellen een bericht vaak zeer op prijs.
Zet in de brief geen persoonlijke gegevens, zoals uw naam en telefoonnummer. Vermeld uw naam wel op de envelop of op een apart briefje, zodat wij weten van wie de brief komt. U kunt uw brief aan uw behandelaar of het secretariaat van de polikliniek nierziekten geven. De transplantatiecoördinator zorgt ervoor dat de brief bij de nabestaanden terechtkomt. Om de anonimiteit te waarborgen, leest de transplantatiecoördinator de brief eerst voordat zij hem doorstuurt.
Bedankbrief aan een levende donor
Als u een nier hebt gekregen via het crossover programma of van een altruïstische (onbekende) donor, kunt u ook een bedankbrief schrijven. Deze brief moet anoniem zijn. U mag in uw brief alleen de datum van de transplantatie zetten, geen naam, adres of telefoonnummer. U kunt uw brief aan uw behandelend arts geven.
Mogelijke complicaties op korte termijn uitklapper, klik om te openen
Acute afstoting
De meest voorkomende complicatie na een niertransplantatie is acute afstoting (rejectie). Dit gebeurt meestal in de eerste weken tot maanden na de transplantatie. Ongeveer vijftien tot twintig procent van de mensen krijgt hiermee één of meerdere keren te maken. Bij afstoting is sprake van achteruitgang van de nierfunctie. Dit kunnen we vaststellen met een nierbiopsie. Afstoting behandelen we met extra medicijnen. Na ongeveer zes maanden komt acute afstoting nog maar zelden voor.
Acute tubulus necrose (ATN)
Het komt vaak voor dat een nier van een overleden donor na een transplantatie niet meteen goed werkt. Dit noemen we acute tubulus necrose (ATN). De oorzaak is dat de nier tijdelijk niet doorbloed is in de periode tussen het uitnemen bij de donor en het transplanteren bij u. Na de transplantatie heeft de nier tijd nodig om te herstellen. De kan enkele dagen tot wel zes weken duren. Soms is in deze periode tijdelijk dialyse nodig.
Veranderd gevoel aan het bovenbeen
Tijdens de operatie kunnen kleine zenuwen worden beschadigd. Hierdoor kunt u een gevoelsverandering krijgen rond de wond en/of aan de buitenkant van het bovenbeen. Dit kan enkele weken tot maanden aanhouden voordat het herstelt.
Nabloeding
Tijdens en na de operatie kunnen bloedingen ontstaan tussen de bloedvaten van de nier en de bloedvaten waarmee de nier is verbonden. Soms is een extra operatie nodig om de bloeding te stoppen.
Veneuze trombose
Tijdens de operatie kan een bloedprop ontstaan in de ader (vene). Hierdoor raakt het bloedvat afgesloten en kan de nier niet meer functioneren. In dat geval moet de nier worden verwijderd. Het is niet duidelijk waardoor deze complicatie ontstaat.
Hematoom
Door de operatie ontstaat vaak een hematoom (bloeduitstorting) rond het operatiegebied. Dit trekt na enige tijd vanzelf weg.
Urinelekkage
Urinelekkage kan ontstaan op de plaats waar de ureter (urineleider) aan de blaas is gehecht. Door het plaatsen van een dubbel J-stent (inwendig katheter) komt deze complicatie nog maar weinig voor. Urinelekkage kan worden opgelost door langer een blaaskatheter en een dubbel J-stent te plaatsen. Soms is het nodig u opnieuw te opereren.
Infecties
Door de medicijnen die u na de niertransplantatie moet gebruiken, is uw afweer in de eerste periode na de transplantatie verminderd. U bent hierdoor vatbaarder voor infecties.
Neem altijd contact op met het ziekenhuis bij koorts (38 graden of hoger).
De meest voorkomende infecties kort na de operatie zijn:
- luchtweginfecties
- blaasontsteking
- wondinfecties
Deze infecties behandelen we met medicijnen. Soms is een opname nodig voor behandeling via een infuus.
Virusinfecties
Sommige virusinfecties kunnen schadelijk zijn voor uw nieuwe nier.
Voorbeelden zijn:
- BK-virusinfectie
- CMV-infectie (cytomegalovirus)
- hepatitis E
BK-virusinfectie
Veel mensen raken in hun jeugd besmet met het BK-virus. Dit virus geeft nauwelijks klachten. De klachten die er wel zijn, lijken op die van een verkoudheid. Het virus is vernoemd naar de patiënt bij wie het virus voor het eerst ontdekt is, die had de initialen B.K.
Het virus blijft na infectie aanwezig in het lichaam. Als uw afweer vermindert, kan het virus opnieuw problemen geven. Het virus kan ook in de donornier zitten. Dan komt het op die manier in uw lichaam. De meeste getransplanteerden hebben weinig last van het BK-virus. Wel kan de infectie schade aan de nier veroorzaken. Dit komt dan door een ontstekingsreactie in de nier en soms in de urinewegen. Er is dan sprake van BK-virusnefropathie (BKVAN, ook wel: nierziekte door het BK-virus). BKVAN kan niet behandeld worden met medicijnen. Als u een BK-virusinfectie hebt, moet u waarschijnlijk een tijdje minder medicijnen tegen afstoting gebruiken. Uw afweersysteem wordt dan sterker en kan het BK-virus uitschakelen. Door deze aanpak neemt de kans op afstoting toe.
In het ziekenhuis onderzoeken we regelmatig uw bloed op het virus. Als het virus wordt aangetoond bij u, maakt uw zorgverlener een plan met u om het virus uit te schakelen en uw transplantatienier zo goed mogelijk te beschermen.
CMV-infectie
Het cytomegalovirus (CMV) is een herpesvirus. Veel mensen raken als kind besmet met dit virus. Besmetting gaat via speeksel, urine en andere lichaamsvloeistoffen. CMV veroorzaakt klachten die lijken op die van griep. Bijvoorbeeld koorts, keelpijn en vermoeidheid. Vaak vallen klachten niet op. De meeste mensen merken niet dat ze besmet zijn.
Het virus blijft de rest van uw leven in uw lichaam aanwezig. Als uw afweer afneemt, kunt u er opnieuw ziek van worden. Het virus kan ook in de donornier zitten. Dan komt het op die manier in uw lichaam. U kunt ook ‘gewoon’ besmet raken. De kans op besmetting is groter als u veel contact met kinderen hebt.
Als getransplanteerde kunt u erg ziek worden van een CMV-infectie. Vooral als u voor het eerst zo’n infectie doormaakt. Uw lichaam heeft dan nog geen afweerstoffen tegen het virus opgebouwd. Hebt u de ziekte zelf niet gehad en krijgt u een nier van iemand die de ziekte wel heeft gehad? Dan krijgt u in de eerste maanden na de transplantatie medicijnen om het virus te bestrijden. Sommige mensen worden daarna alsnog ziek. Mogelijke klachten zijn longontsteking en leverontsteking. Dan is behandeling nodig. De behandeling van CMV-infectie bestaat uit medicijnen. U krijgt een virusremmer, bijvoorbeeld valganciclovir.
Het is belangrijk dat de behandeling op tijd start. Anders kan de infectie uw nier beschadigen. Meld het daarom altijd aan uw arts als u zich ziek voelt.
Hepatitis E
Hepatitis E is een ontsteking van de lever. Mogelijke klachten zijn koorts, vermoeidheid, buikpijn, misselijkheid en geelzucht. Meestal zijn er weinig klachten. Veel mensen merken niet dat ze hepatitis E hebben.
Als u getransplanteerd bent, kunt u juist erg ziek worden van hepatitis E. Omdat uw afweer verminderd is, kan uw lichaam de infectie niet goed bestrijden. De infectie houdt dan lang aan, er kan blijvende schade aan de lever ontstaan.
De oorzaak van hepatitis E is het hepatitis E-virus. Dit virus kan in het vlees (vooral in de lever) van varkens, herten en everzwijnen zitten. U kunt besmet raken als u dit vlees eet. Tenminste: als het vlees niet goed verhit is. Daarom krijgt u na de transplantatie het advies om geen leverworst, paté en droge worst met varkensvlees te eten. Eet vlees van varkens, wilde zwijnen en herten alleen als het volledig doorbakken is.
Het coronavirus (COVID-19)
COVID-19, beter bekend als corona, wordt veroorzaakt door het coronavirus SARS-COV 2.
Mensen met een niertransplantatie hebben een grotere kans om besmet te raken met dit virus. Als u zich aan de hygiënemaatregelen houdt, is de kans veel kleiner.
U kunt ernstiger ziek worden van het coronavirus en langer ziek zijn. Dit komt omdat de medicijnen tegen afstoting het afweersysteem verzwakken. Daarom adviseren wij u om een coronavaccinatie te halen.
Mogelijke complicaties op langere termijn uitklapper, klik om te openen
Infecties
Het is niet altijd mogelijk om infecties te voorkomen. Wel helpt een goede persoonlijke hygiëne. Ook adviseren wij u om de griepprik te halen bij uw huisarts.
Infecties behandelen we met medicijnen. Soms is een opname nodig voor behandeling met medicijnen via een infuus.
Diabetes Mellitus (= suikerziekte)
Na de transplantatie kunt u suikerziekte krijgen. De kans hierop is groter bij het gebruik van antiafstotingsmedicijnen als Prograft®, Advagraf®, Certican ® en Prednisolon. Suikerziekte kan een tijdelijke bijwerking zijn. Soms is de ziekte blijvend. Behandeling bestaat uit tabletten of insuline. Als vóór de transplantatie suikerziekte had, moet u na de transplantatie (tijdelijk) rekening houden met hogere bloedsuikers. De hoeveelheid medicijnen die u gebruikt, wordt dan aangepast. U krijgt begeleiding van de diabetesverpleegkundige.
Huidproblemen
Afweerremmende medicijnen kunnen huidklachten veroorzaken. Bekijk uw huid daarom zorgvuldig of laat ernaar kijken.
Huidklachten door virusinfecties:
- wratten
- koortsblaasjes door een herpesinfectie
- gordelroos
- waterpokken: deze infectie kan ernstig zijn. Behandeling op korte termijn is noodzakelijk.
Bovenstaande infecties kunnen we behandelen met tabletten of zalf.
Huidklachten door schimmelinfecties:
- blaasjes of een rode huid, vooral tussen de tenen en in de liezen. Soms ook in de mond of geslachtsorganen. De infectie behandelen we met zalf of tabletten.
Huidklachten door de zon:
Door het gebruik van afweerremmende medicijnen wordt uw huid gevoeliger. Uw huid kan daarom minder goed tegen zonlicht. U kunt huidklachten krijgen. Eerder in deze folder hebt u adviezen gekregen hoe u uw huid kunt beschermen. Bij huidafwijkingen neemt u contact op met uw nefroloog.
Huidkanker
Door zonlicht of veroudering van uw huid kan huidkanker ontstaan. Normaal beschermt uw eigen afweersysteem u hiertegen. De afweerremmende medicatie verhoogt de kans op het ontstaan van huidkanker.
Als u afwijkende plekjes op uw huid ziet, meld dit dan altijd bij uw behandelend arts. Twee jaar na de niertransplantatie wordt u doorverwezen naar een huidarts voor jaarlijkse controle.
Kanker
Ook andere vormen van kanker komen vaker voor bij patiënten die getransplanteerd zijn. Met name kankers waarbij virussen een rol spelen, zoals vormen van lymfklierkanker en baarmoederhalskanker. We adviseren u deel te nemen aan de bevolkingsonderzoeken.
Afstoting
Ook langere tijd na een niertransplantatie kan afstoting optreden. Afstoting stellen we vast met een nierbiopsie. Er zijn twee vormen van afstoting: acute en chronische afstoting.
- Acute afstoting: in de eerste drie maanden na transplantatie.
- Chronische afstoting: maanden tot jaren na de transplantatie. Behandeling is moeilijk en vaak zonder resultaat. Deze situatie kan soms jaren duren. Uiteindelijk kan het nodig zijn om weer dialyse te krijgen of een nieuwe niertransplantatie te ondergaan.
Belangrijkste oorzaken van afstoting:
- het niet of niet op tijd innemen van medicijnen tegen afstoting
- een verminderde opname van medicijnen, bijvoorbeeld bij braken of diarree
- gebruik van andere medicijnen of kruiden (zoals Sint Janskruid) die de werking van uw medicijnen verminderen
- veel antistoffen in uw bloed
Behandeling van afstoting
De behandeling van afstoting bestaat uit een hoge dosis prednison. Soms is een aanvullende behandeling nodig. Dit hangt af van de uitslag van het nierbiopt en het moment waarop de afstoting optreedt.
Vernauwing van de urineleider
Bij een vernauwing van de urineleider kan de urine niet goed in de blaas komen, dit kan de nier beschadigen. U krijgt dan een nefrostomiekatheter of JJ-katheter.
Een nefrostomiekatheter wordt op de röntgenafdeling via uw buik in de nier geplaatst. De urine komt via deze katheter in een opvangzak. Zo kan de nier de urine goed kwijt, zodat hij niet beschadigt. Meestal is een nieuwe operatie nodig om de urine weer via de urineleider naar de blaas te laten stromen.
Buikwandbreuk
Soms herstelt de buikwand na de operatie niet helemaal. Er is dan vaak een bult zichtbaar, de spieren van de buikwand blijven te slap en daardoor stulpt de buik naar buiten. Hierin kunnen de darmen vastlopen. Dit kan pijnlijk en gevaarlijk zijn. Meld het altijd als in het littekengebied een bult ontstaat. De chirurg kijkt ernaar en kan een behandeling voorstellen.
Hart- en vaatziekten
Op langere termijn kunnen hart- en vaatziekten optreden, bijvoorbeeld een hartinfarct of een hersenbloeding. Dit geldt voor iedereen, maar mensen met een getransplanteerde nier hebben een wat grotere kans. Een gezonde leefstijl helpt: Beweeg regelmatig, eet gezond, rook niet en houd een gezond gewicht. U krijgt medicijnen om het cholesterol en uw bloeddruk te verlagen.
Hoge bloeddruk
Na een transplantatie komt een hoge bloeddruk regelmatig voor. Vaak is er geen duidelijke oorzaak. Soms is chronische afstoting de oorzaak. Ook kunnen de eigen ‘oude’ nieren de oorzaak zijn, of de medicijnen die u gebruikt tegen afstoting. We behandelen u hiervoor met medicijnen.
De oude nierziekte komt terug in de donornier
Soms komt de nierziekte die u eerder had ook terug in de donornier. Dit kan bijvoorbeeld gebeuren bij een nierfilterontsteking of bij diabetes mellitus. De onderzoeken en mogelijke behandeling lijken vaak op de onderzoeken die u eerder kreeg bij de ziekte van uw eigen nieren.
Voeding na niertransplantatie uitklapper, klik om te openen
Bij een geslaagde niertransplantatie hebt u na enige tijd weer een normaal functionerende nier, die zorgt dat u de afvalstoffen uitplast. Een streng dieet is meestal niet meer nodig, maar gezonde voeding en minder zout raden we wel aan.
Wat is gezond eten?
Gezond eten helpt uw lichaam in een goede conditie te houden. Met gezonde voeding krijgt uw lichaam alle voedingsstoffen die het nodig heeft: voldoende eiwit, koolhydraten, vet, vezels, vitaminen en mineralen.
Eet gezond volgens de schijf van vijf (zie https://www.voedingscentrum.nl), dit betekent:
- eet gevarieerd
- eet niet te veel, maar ook niet te weinig
- eet minder verzadigd vet
- eet veel groente, fruit en brood
- eet veilig en ook duurzaam
- drink voldoende: 2 liter water per dag naast andere dranken zoals koffie, thee en melk
Gezond gewicht
Een gezond gewicht is belangrijk. Medicijnen tegen afstoting kunnen uw eetlust verhogen. Hierdoor kan uw gewicht snel toenemen, dit kan leiden tot overgewicht. Overgewicht kan gezondheidsklachten veroorzaken, zoals een verhoogde bloeddruk of verhoogd cholesterolgehalte.
Sommige medicijnen tegen afstoting kunnen maag en darmklachten veroorzaken, zoals een verminderde eetlust of diarree. Hierdoor kunt u juist gewicht verliezen. Bespreek dit met uw behandelend arts.
Wat is een goed gewicht voor u?
Met de body mass index (BMI) kunt u bepalen of u een goed gewicht hebt. De BMI geeft de verhouding weer tussen uw gewicht en uw lichaamslengte. Met onderstaande tabel kunt u uw BMI bepalen.
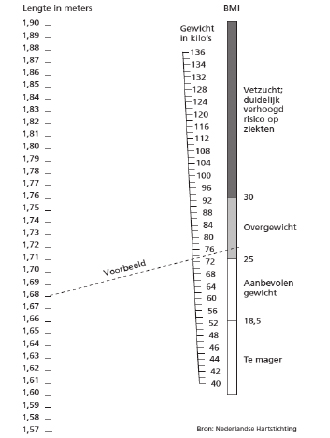
Aan de linkerkant zoekt u uw lengte, aan de rechterkant uw gewicht. Deze punten verbindt u met een lijn, die u vervolgens doortrekt naar de meest rechter kolom. Daar kunt u zien of u een goed gewicht hebt. U kunt uw BMI ook berekenen via https://www.voedingscentrum.nl.
Wat kunt u zelf doen bij ongewenste gewichtsstijging?
- Neem niet meer dan de aanbevolen hoeveelheid voedingsmiddelen.
- Gebruik geen producten met veel vet en suiker
- Gebruik koffie en thee zonder suiker, eventueel met zoetjes.
- Eet drie maaltijden per dag. Dit voorkomt dat u tussendoor gaat snoepen.
- Als u toch tussendoortjes gebruikt, kies dan gezonde producten, maximaal drie keer per dag.
- Beweeg dagelijks minstens een half uur, bijvoorbeeld wandelen of fietsen.
- Voor persoonlijk advies kunt u terecht bij de diëtist van het transplantatieteam.
Voedselhygiëne
Na de transplantatie is uw afweer lager. Hierdoor hebt u een hogere kans op voedselinfecties, bijvoorbeeld door de listeriabacterie of toxoplasmose. Om een voedselinfectie te voorkomen is goede hygiëne bij eten en drinken belangrijk.
Het gaat niet alleen om wat u eet, maar ook om hoe u uw eten bereid. U verkleint de kans op een infectie door op het volgende te letten:
- Was regelmatig uw handen met water en zeep. Doe dit in ieder geval als u naar het toilet bent geweest, voor het koken en als u rauw vlees, kip of vis hebt aangeraakt.
- Was groente en fruit altijd goed onder stromend water.
- Gebruik schone messen, lepels en snijplanken.
- Houd u aan de houdbaarheidsdatum en bewaaradvies op de verpakking.
- Zet gekoelde producten en diepvriesproducten zo snel mogelijk in de koelkast of vriezer.
- Zet de temperatuur van de koelkast op 4°C.
- Verhit kip, ei en vlees door en door.
- Houd rauw en bereid eten gescheiden tijdens het koken. Zo voorkomt u kruisbesmetting, waarbij ziekmakende bacteriën van rauw eten op het bereid eten komen.
- Zet producten die snel kunnen bederven na gebruik meteen terug in de koelkast.
- Bewaar kliekjes altijd in de koelkast en nooit langer dan 24 uur.
- Gebruik elke dag een schone vaatdoek en keukenhanddoek en was deze op 60°C.
Welke voedingsmiddelen vormen een risico op besmetting?
Bepaalde voedingsmiddelen kunnen schadelijke bacteriën of schimmels bevatten.
- Rauwe melk (ongepasteuriseerd of niet gesteriliseerd) kan ziekmakende bacteriën bevatten. Melk uit de supermarkt is altijd veilig.
- Zachte kazen van rauwe melk, zoals brie, camembert, roquefort en gorgonzola kunnen bacteriën bevatten. Staat op de verpakking ‘au lait cru’ dan is de kaas gefabriceerd is van rauwe melk. ‘Au lait pasteurisé betekent dat de kaas is gemaakt van gepasteuriseerde melk. Bij onverpakte zachte schimmelkaas is het verstandig navraag te doen in de winkel of bij de fabrikant.
- Onvoldoende verhit vlees van varken, zwijn of hert kan het hepatitis E-virus bevatten. Eet daarom geen producten zoals paté, leverworst, leverpastei, Franse droge worst, cervelaat, salami, snijworst, boerenmetworst, chorizo, fuet. Andere producten met lever die goed verhit zijn, zoals leverkaas, berliner, hausmacher en gekookte lever, zijn wel toegestaan.
- Rauwe en voorverpakte vis, zoals zalm of makreel uit een vacuümverpakking, kan de listeriabacterie (darmbacterie) bevatten. Omdat deze producten vaak lang worden bewaard, kunnen de listeriabacteriën zich vermenigvuldigen tot schadelijke hoeveelheden. Gerookte vis uit de diepvries is wel veilig.
- Op rauwe kip en rauw vlees kan listeria voorkomen. In rauw vlees kan toxoplasmose zitten. Vlees dat niet goed doorbakken of gestoofd is, zoals rosbief, tartaar of biefstuk zijn risicoproducten. Ook carpaccio, filet americain en sommige Franse worsten van rauw vlees kunnen bacteriën bevatten.
- Rauwe groenten en fruit kunnen listeriabacteriën bevatten. Zolang het rauwe product niet bewerkt is, blijft de besmetting normaal gesproken beperkt. In gesneden rauwkost en salades is de kans op vermenigvuldiging groter, zeker bij lang bewaren.
| Product(groep) | Veilig | Niet veilig |
|---|---|---|
| Vlees of gevogelte | Vlees of gevogelte door en door verhit | (Deels) rauw gevogelte of vlees zoals: - tartaar - carpaccio - biefstuk - rosbief - fricandeau - rollade - cigköfte |
| Vleeswaren | Vleeswaren door en door verhit - boterhamworst - gekookte ham (schouderham, yorkham, beenham, gegrilde ham, casselerrib, achterham) - gekookte worstsoorten - kipfilet- en kalkoenfilet - gebraden gehakt - vleeswaren uit blik (gepasteuriseerd of gesteriliseerd), zoals corned beef | (Deels) rauwe, gedroogde en gefermenteerde vleeswaren zoals: - filet americain |
| Vis | Vis door en door verhit | Rauwe vis, zoals rauwe tonijn, sushi., haring Voorverpakte gerookte vis uit de koeling, zoals gerookte zalm, makreel en paling, zowel vacuüm verpakt als in andere verpakking |
| Schaal- en schelpdieren | Gekookte of gebakken mosselen, garnalen, krab, kreeft, coquilles, kokkels | Rauwe schaal- en schelpdieren zoals oesters |
| Kaas | - Zachte kaas van gepasteuriseerde melk - Harde Boerenkaas indien bewaard bij max 4⁰C, max. 4 dagen - Schimmelkaas zoals brie en camembert, indien van gepasteuriseerde melk indien bewaard bij max 4°C, max vier dagen | Zachte rauwmelkse kaas (au lait cru) |
| Ei | Hardgekookt ei, gebakken ei met gestolde dooier, omelet, fabrieksmatig gepasteuriseerde eidooier | Rauw ei, gebakken ei met niet gestolde dooier, zacht gekookt ei, rauw ei verwerkt in sauzen (zoals zelfgemaakte mayonaise of nagerechten zoals bavaroise) |
| Groenten | - Rauwe groenten; gewassen, vers en onbeschadigd - Voorgesneden groente bewaard bij max 4⁰C, max 1-2 dagen - Kiemgroenten door en door verhit | Rauwe kiemgroenten zoals taugé, alfalfa |
| Fruit | Gaaf en onbeschadigd fruit, gewassen | Grapefruit, mineola, orlando-tangelo, pomelo, pompelmoes, sweetie, ugli en sap van deze vruchten zijn niet toegestaan |
| Melk/-producten | Gepasteuriseerde melk(producten) | Rauwe melk, probiotica, zoals Actimel, Vifit, Yakult |
| Salades | - Alle fabrieksmatig verpakte salades voor op brood (bv. Johma) - Sandwichspread | Niet voorverpakte salades waarvan inhoud en bereiding niet volledig bekend zijn |
Waar moet u op letten bij eten buitenshuis?
- Kies voor goed verhitte gerechten (bijvoorbeeld soep, goed doorbakken vlees, kip of vis).
- Kies niet voor rauwe gerechten (carpaccio, half doorbakken vleesgerechten) of gerechten die al langer dan een uur bij een saladebar staan.
- Neem geen nagerechten waar rauw ei in verwerkt is, zoals bavaroise of tiramisu.
- Eet soft- en schepijs bij voorkeur uit bij restaurant of ijssalon met goede hygiënemaatregelen. Neem bij voorkeur voorverpakt ijs dat op de juiste temperatuur bewaard is.
- Snacks in de snackbar die goed door en door verhit zijn en niet langer dan een uur warm gehouden worden.
- Wees voorzichtig bij het gebruik van gerechten van afhaal- of bezorgrestaurants. De hygiëne in deze restaurants voldoet niet altijd aan de eisen en is niet te controleren.
Voedingsmiddelen en medicatie
Voedingsmiddelen of kruiden kunnen de medicijnspiegel beïnvloeden.
Voorbeelden zijn:
- grapefruit
- pomelo
- mineola
- pompelmoes
- sweetie
- ugli
- orlandotangelo
- het (uitgeperste) sap van bovenstaande vruchten
- kruidentheesoorten: St. Janskruid
Bij gebruik van medicijnen tegen afstoting, zoals prograft®, Advagraf®, Envarsus®, certican®, Rapamune® en Neoral®, is het gebruiken van deze vruchten of kruiden(thee) niet toegestaan. Dit kan leiden tot een verhoogde spiegel en bijwerkingen of een te lage spiegel met afstoting.
Prednison en botontkalking
Uw botten worden bij het ouder worden brozer en zachter. Dit noemen we botontkalking. Prednison heeft als bijwerking dat het kan leiden tot botafbraak en een verhoogde kans op botbreuken. Om het risico op botontkalking te verminderen is het belangrijk om voldoende calcium en vitamine D te gebruiken.
- De belangrijkste bronnen van calcium zijn melk, melkproducten en kaas.
- De belangrijkste bronnen van vitamine D zijn halvarine, margarine en bak- en braadproducten (met uitzondering van olie). Uw lichaam maakt zelf vitamine D onder invloed van zonlicht.
Het is belangrijk dat u in beweging blijft om uw botten sterk te houden.
Waar moet u op letten tijdens vakanties?
Tijdens vakanties in (sub)tropisch landen is de kans op een voedselinfectie of voedselvergiftiging groter. Voorkom dat u ziek wordt door de volgende maatregelen toe te passen:
- Neem onderweg geen vleeswaren mee. Vleeswaren bederven snel en blijven alleen goed als ze gekoeld bewaard worden.
- Bewaar eten in blik niet in de zon.
- In sommige landen is kraanwater niet veilig om te drinken. Controleer dit op waterinhetbuitenland.nl. Als het kraanwater niet veilig is, gebruik dan flessenwater om te drinken, ijsblokjes te maken, uw tanden te poetsen en fruit en groente te wassen.
- Neem geen rauwkostsalades en ongeschild fruit in restaurants. Vraag drankjes zonder ijsblokjes.
- Dek eten altijd goed af en sluit verpakkingen, zodat vliegen en andere insecten er niet bij kunnen.
- Mensen met buikklachten kunnen beter geen eten bereiden.
- Bewaar geen restjes als er geen koelkast is. Een koeltas is niet hetzelfde als een koelkast.
Wanneer hebt u een individueel dieetadvies nodig?
Door het gebruik van medicijnen tegen afstoting kunt u bijwerkingen krijgen zoals ongewenste gewichtstoename, verhoogde bloedglucosewaarden (diabetes mellitus), verhoogd cholesterolgehalte in het bloed of verhoogde bloeddruk. Overleg met uw arts of verpleegkundig specialist of individuele dieetadvisering door een diëtist nodig is.
Patiëntenorganisaties uitklapper, klik om te openen
Nierpatiënten Vereniging Nederland (NVN) Secretariaat:
Postbus 284, 1400 AG Bussum
Telefoon: 035 691 21 28
Email: info@nvn.nl
https://www.nvn.nl
NVN Steun- en Adviespunt
Voor vragen over werk, inkomen of sociale voorzieningen
Telefoon ma t/m vrij 10.00-12.00 uur: 035 693 77 99
Email: stap@nvn.nl
Lotgenotencontact NVN
Bereikbaar op:
Maandag t/m vrijdag van 10.00 – 16.00 uur en maandagavond van
19.00 – 20.00 uur telefoonnummer 0800 022 6667 (kosteloos)
Nieren.nl
Vind betrouwbare informatie over leven met nierschade. En ontmoet mensen in een veilige omgeving.
https://www.nieren.nl
Nierstichting Nederland
Groot Hertoginnelaan 34
Postbus 2020, 1400 DA Bussum
Telefoon: 035 697 80 00
Email: info@nierstichting.nl
https://www.nierstichting.nl
Infolijn Nierstichting
Voor vragen over nieren en nierziekten is er de infolijn: 0800 388 0000 (kosteloos)
Nierwijzer.nl
In de Nierwijzer staan interviews met meer dan veertig nierpatiënten. Zij vertellen over hun ervaringen, zo ook over transplantatie.
https://www.nierwijzer.nl
Nederlandse Transplantatie Stichting (NTS)
Haagse Schouwweg 6
Postbus 2304, 2301 CH Leiden
Telefoon: 071 579 57 77
Email: info@transplantatiestichting.nl
https://www.transplantatiestichting.nl
Diabetesvereniging Nederland
Postbus 470, 3830 AM, Leusden
Fokkerstraat 17, 3833 LD, Leusden
Telefoon: 033 463 05 66
Email: info@dvn.nl
https://www.dvn.nl
Stichting Sport en Transplantatie
Deze stichting faciliteert en stimuleert actieve sportbeoefening voor orgaangetransplanteerden op zowel recreatief als competitief nationaal en internationaal niveau.
Telefoon: 06 29 27 49 97
Email: info@sportentransplantatie.nl
https://www.sportentransplantatie.nl
Kenniscentrum Sport
Voor ondersteuning bij sport en bewegen, en voor handige en betrouwbare informatie.
https://www.kenniscentrumsport.nl
Sportief bewegen
Voor sporten met een chronische aandoening
https://www.sportiefbewegen.nl
Contact uitklapper, klik om te openen
Voor het maken van een afspraak, hebt u een verwijzing nodig van de huisarts of specialist.
Polikliniek Nefrologie
De polikliniek is op werkdagen bereikbaar van 08.00 - 17.00 uur

Sociale voorzieningen uitklapper, klik om te openen
NVN Stap
Dit is een steunpunt van de Nierpatiënten Vereniging Nederland om nierpatiënten op professionele wijze bij te staan in het behouden of vinden van werk. Zij hebben veel kennis over arbeids(re-)integratie.
Telefoon: 035 693 77 99
Email: stap@nvn.nl
https://www.nvn.nl/vindsteun/stap
Helpdesk Gezondheid, Werk en Verzekeringen
De Wijzer Werk en Gezondheid is bedoeld voor iedereen met gezondheidsvragen of een chronische beperking. U vindt daar onafhankelijke informatie, persoonlijk en inhoudelijk deskundig.
https://www.wijzerwerkengezondheid.nl
Voor inhoudelijke vragen over werk, uitkeringen, solliciteren, re-integratie, inkomensverzekeringen in relatie tot gezondheid en ziekte kunt u terecht op
https://www.werkhoezithet.nl
UWV
Het Uitvoeringsinstituut Werknemers Verzekeringen is een Nederlandse overheidsinstelling die verantwoordelijk is voor het uitvoeren van de werknemersverzekeringen WW, WAO, WIA en de Ziektewet.
Telefoon: 088 89 892 94
https://www.uwv.nl
Telefoonnummers en adressen UMC Utrecht
Bezoekadres Universitair Medisch Centrum Utrecht
Locatie UMC Heidelberglaan 100
3584 CX Utrecht (Utrecht Science Park)
Algemeen nummer UMC Utrecht 088 75 555 55
Polikliniek nierziekten (nefrologie)
Voor vragen en het afzeggen of verplaatsen van polikliniekafspraken 088 75 573 75
Verpleegafdeling D2 oost 088 75 562 22
Postadres Universitair Medisch Centrum Utrecht
Afdeling D2 oost (nierziekten)
Postbus 85500
3508 GA Utrecht
Website
https://www.umcutrecht.nl/nefrologie
Bij problemen kunt u de volgende nummers kiezen: