U bent/uw naaste is onder behandeling in ons ziekenhuis in verband met een zogenoemde ‘subarachnoïdale bloeding’; dit is een bloeding in het hoofd. In deze folder informeren we u en uw naaste over deze aandoening en de behandeling.
Wat is een subarachnoïdale bloeding? uitklapper, klik om te openen
De subarachnoïdale ruimte (in het Nederlands ‘spinnenwebvlies’) is een ruimte tussen de hersenen en de schedel. U kunt deze ruimte vergelijken met de kruipruimte onder een huis. In de subarachnoïdale ruimte lopen de aan- en afvoerende bloedvaten van de hersenen. Als één van deze bloedvaten stuk gaat, ontstaat een bloeding in deze ruimte. Dit wordt een subarachnoïdale bloeding genoemd, afgekort SAB. Een subarachnoïdale bloeding is 1 van de 3 vormen van een beroerte. Bij andere vormen van beroertes gaat het om een bloedvatverstopping in de hersenen door een bloedprop (een zogenaamde embolie), waardoor een herseninfarct ontstaat. Of er is sprake van het knappen van een bloedvat in de hersenen zelf, waardoor een bloeding in de hersenen ontstaat. Een subarachnoïdale bloeding komt in vergelijking met andere vormen van een beroerte vaker op jongere leeftijd voor. De gemiddelde leeftijd van een patiënt met een subarachnoïdale bloeding is 50-55 jaar.
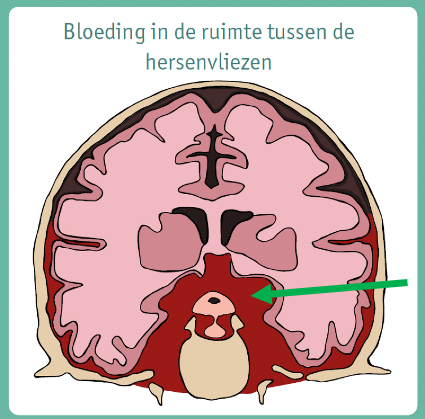
Afbeelding: De groene pijl wijst naar het bloed (roodgekleurd) in de subarachnoïdale ruimte.
Een subarachnoïdale bloeding uit een aneurysma
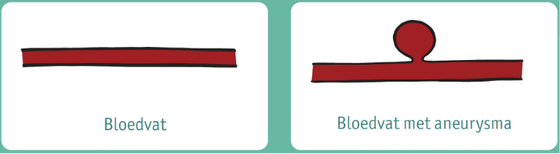
Een subarachnoïdale bloeding ontstaat meestal doordat een uitstulping in de bloedvatwand (een aneurysma) het begeeft. Zo’n zwakke plek zit meestal op een kruispunt van slagaders. Deze zwakke plek was niet aanwezig bij de geboorte, maar is in de loop van het leven ontstaan en in de loop van de tijd steeds verder uitgerekt. Dit is te vergelijken met het opblazen van een ballon. Het opblazen van een ballon duurt echter een minuut en het ontstaan van een aneurysma duurt maanden tot jaren. Uiteindelijk wordt de druk in de uitstulping op de vaatwand te groot, waardoor de wand kan barsten.
Een niet-aneurysmatische subarachnoïdale bloeding
Een subarachnoïdale bloeding wordt niet altijd veroorzaakt door een gebarsten aneurysma. Een bijzondere vorm van een niet-aneurysmatische subarachnoïdale bloeding is de perimesencefale bloeding. Hierbij wordt op de scan van de hersenen een typisch bloedingspatroon gezien en op een scan van de bloedvaten wordt geen aneurysma gevonden. De oorzaak van de bloeding is waarschijnlijk een scheur in een vene (ader), een afvoerend bloedvat, en niet in een slagader. Een perimesencefale bloeding heeft een gunstig beloop met goed herstel. In de eerste weken kunnen patiënten nog last blijven houden van bijvoorbeeld overprikkeling, vermoeidheid, en hoofdpijn bij te veel inspanning. Patiënten met een dergelijke bloeding hebben een normale levensverwachting en de kans op een nieuwe perimesencefale bloeding is even groot als bij mensen die nog nooit zo’n bloeding gehad hebben. Voor patiënten met een perimesencefale bloeding gelden geen beperkingen. Zo kunnen ze bijvoorbeeld gewoon auto blijven rijden.
Onderzoeken uitklapper, klik om te openen
De diagnose wordt gesteld door de neuroloog. De aanwezigheid van bloed in het ‘spinnenwebvlies’ kan meestal worden aangetoond met een CT-scan (hierbij worden met röntgenstralen dwarsdoorsneden van het hoofd gemaakt). Als hiermee geen bloed wordt gezien, kan een ‘ruggenprik’ (lumbaalpunctie) nodig zijn om wel bloed aan te tonen.
Om de ballonvormige uitstulping af te beelden wordt in eerste instantie een extra CT-scan verricht vlak na het inbrengen van contrastvloeistof via een infuus in een ader van de arm. Soms is het nodig dat contrastvloeistof ingespoten wordt in de slagaders in het hoofd. Dit wordt gedaan via een katheter die wordt ingebracht in de liesslagader en van daaruit wordt opgeschoven tot in de vaten van hals en nek (angiografie). Deze laatste methode heeft een klein risico op complicaties en wordt alleen verricht als het nodig is. Uw behandelend arts informeert u en uw naaste hierover.
Opname, complicaties en behandelingen van patiënten met een aneurysmatische subarachnoïdale bloeding uitklapper, klik om te openen
Opname en behandelteam
Een bloeding in het hoofd is een ernstige aandoening waarbij verschillende complicaties kunnen optreden. Daarom wordt u/uw naaste in eerste instantie op de Medium Care opgenomen. Dit is een afdeling waar patiënten continu onder toezicht van verpleegkundigen zijn en waar intensievere controles kunnen plaatsvinden dan op een gewone afdeling. Als beademing nodig is, wordt u/uw naaste opgenomen op de Intensive Care. Als de acute fase voorbij is én het aneurysma afgesloten, wordt u/uw naaste overgeplaatst naar een gewone verpleegafdeling.
U/uw naaste wordt behandeld door een team van specialisten, waaronder een neuroloog, een neurochirurg, een neuro-interventieradioloog en een revalidatiearts. Bij opname is de neuroloog uw directe aanspreekpunt. Hij of zij coördineert het overleg met de andere betrokken behandelaars. Indien u/uw naaste op de Intensive Care wordt opgenomen is de intensivist uw directe aanspreekpunt.
Complicaties en behandelingen
Een mogelijke complicatie is dat er een nieuwe bloeding ontstaat. Dit komt omdat het nieuw gevormde korstje op de plaats van de scheur (op de ballonvormige uitstulping, het aneurysma) nog niet sterk genoeg is. Een nieuwe bloeding kan worden voorkomen door het aneurysma af te sluiten. Hiervoor zijn de twee meest toegepaste methoden clippen en coilen:
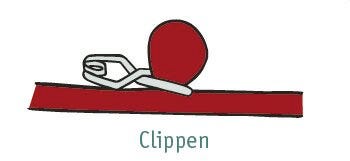
- Clippen is een operatie waarbij een klemmetje van titanium (clip) wordt aangebracht op de ‘hals’ van de uitstulping. Deze behandeling wordt uitgevoerd door de neurochirurg. Om het klemmetje te plaatsen, wordt er eerst een (tijdelijk) luik in de schedel gemaakt. Als voor clippen wordt gekozen, is de neurochirurg de eerste dagen na de operatie uw directe aanspreekpunt; daarna wordt de behandeling overgenomen door de neuroloog.
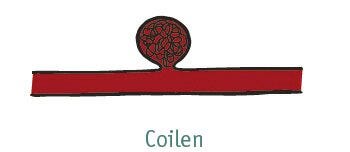
- Coilen is het van binnenuit opvullen van het aneurysma met dunne platina spiraaltjes. Bij deze vorm van behandeling is geen operatie nodig. Een slangetje (katheter) wordt via de lies in de bloedbaan gebracht en wordt opgeschoven tot vlakbij het aneurysma, waarna het aneurysma wordt opgevuld met coils. Deze behandeling wordt uitgevoerd door de neuro-interventieradioloog. De neuroloog blijft bij deze behandeling uw aanspreekpunt.
Er zijn ook andere behandelingsmogelijkheden, maar die worden minder vaak gebruikt. Een voorbeeld hiervan is een WEB-device, een soort netje met fijne mazen dat in het aneurysma wordt geplaatst. Welke methode het meest geschikt is hangt onder meer af van de plaats, de grootte en de vorm van het aneurysma, en van de vorm van de omliggende bloedvaten. Alle soorten aneurysmabehandelingen vinden plaats onder algehele narcose. Om de kans op een nieuwe bloeding zo klein mogelijk te houden, streven we er naar om het aneurysma in de eerste dag of dagen na de bloeding af te sluiten. Bovenstaande wordt met u/uw naaste besproken.
Een andere complicatie die na een bloeding in het hoofd kan voorkomen, is dat delen van de hersenen te weinig bloed krijgen waardoor een herseninfarct kan ontstaan. Dit werd vroeger ook wel vaatspasme genoemd. Om de kans hierop te verkleinen wordt vanaf het begin van de behandeling een geneesmiddel (nimodipine) gegeven en krijgt u intraveneus (via een infuus) vocht toegediend.
Vochtinname en vochtverlies worden bijgehouden en zo nodig bijgevuld. Om de samenstelling van het bloed goed te kunnen beoordelen, wordt tijdens de ziekenhuisopname regelmatig bloed afgenomen.
Een derde mogelijke complicatie is dat het bloed een verstopping veroorzaakt in de afvoerkanalen van het hersenvocht. Hierdoor is het soms nodig om hersenvocht (liquor) weg te laten lopen via een ‘ruggenprik’ (lumbaalpunctie) of via een slangetje (drain) dat door de schedel heen wordt ingebracht in de met hersenvocht gevulde ruimte (hersenkamers / liquorruimte).
De behandeling bestaat verder standaard uit pijnstillende medicijnen en medicijnen om de ontlasting soepel te houden (hard persen verhoogt de kans op een nieuwe bloeding, als het aneurysma nog niet is behandeld). Om te voorkomen dat een stolling in een ader van het been (trombosebeen) ontstaat, wordt meestal een middel gegeven dat trombosevorming tegen gaat.
Na het ziekenhuis uitklapper, klik om te openen
Tijdens de opname wordt gekeken wat de beste plek is om naartoe te gaan na de ziekenhuisopname. Dit hangt af van hoe het met u/uw naaste gaat. De meeste patiënten gaan na ontslag uit het ziekenhuis naar huis, een deel naar een (geriatrisch) revalidatiecentrum en een deel naar een verpleeghuis. Soms wordt iemand eerst nog overgeplaatst naar het ziekenhuis in de eigen regio waar de acute opvang heeft plaatsgevonden. De plek wordt samen met u/uw naaste bepaald door de behandelend arts in samenspraak met de revalidatiearts.
Weer thuis
Het is waarschijnlijk fijn om weer thuis te zijn. Neem uw rustmomenten. Misschien voelt u zich onzeker over wat u mag doen. Het kan zijn dat u nog hoofdpijn heeft, last heeft van licht, geluid of drukte en erg vermoeid bent. Dit zijn veel voorkomende klachten na een subarachnoïdale bloeding. Thuis worden er meer eisen aan u gesteld dan in het ziekenhuis. U kunt daarom ook andere klachten ervaren dan in het ziekenhuis. Probeer uw activiteiten langzaam weer op te bouwen door te gaan wandelen, fietsen en activiteiten in huis te ondernemen. Wissel lichamelijke (zoals wandelen) en mentale (TV kijken, gesprek voeren) inspanning af. Heeft u hier vragen over, stel deze dan in het geplande telefoongesprek aan de gespecialiseerd verpleegkundige. Neem bij acute klachten contact op met uw huisarts.
Nazorg
Alle patiënten met een subarachnoïdale of perimesencefale bloeding worden 2 weken na ontslag uit het ziekenhuis gebeld door de gespecialiseerd verpleegkundige, en ongeveer 6-8 weken na ontslag uit het ziekenhuis gezien op de nazorgpoli. Deze multidisciplinaire polikliniek wordt gezamenlijk georganiseerd door de afdeling Neurologie en Neurochirurgie en de afdeling Revalidatiegeneeskunde. Bij de nazorgpoli zijn een gespecialiseerd verpleegkundige, neuropsycholoog en revalidatiearts betrokken. Uiteraard wordt er gekeken naar de lichamelijke klachten, maar vooral de onzichtbare gevolgen van de subarachnoïdale bloeding krijgen veel aandacht. Er wordt uitgebreid stilgestaan bij klachten in het denken (tempo van denken, aandacht vasthouden, geheugen etc.) en bij emotionele veranderingen. Ook wordt er uitleg gegeven over de bloeding, de behandeling, het herstel, wat u zelf kunt doen om het herstel te bevorderen en er zal, indien nodig, gesproken worden over revalidatiebehandeling.
De gespecialiseerd verpleegkundige bespreekt de volgende onderwerpen met u:
- Wat is een subarachnoïdale bloeding en wat zijn de mogelijke risicofactoren?
- Voorlichting over vervolgonderzoeken;
- Resterende klachten en symptomen, zoals smaakverandering, geurverandering, slaapproblemen, vermoeidheid, concentratiestoornissen, sombere stemmingen;
- Hoe ervaren u en uw naaste de beperkingen?
- Risico op bloedingen bij familieleden;
- Voorlichting over screening bij patiënt en zijn/haar familie;
- Onderzoek naar risicofactoren en andere hart- en vaatziekten.
De subarachnoïdale bloeding kan ook effect hebben op het onthouden van informatie, het concentreren, de taal, het handelen en het denken. Dit zijn niet de meest opvallende gevolgen van een beroerte, maar ze kunnen wel bepalend zijn voor het beloop van uw herstel. Om na te gaan in hoeverre u problemen heeft met deze mentale functies, zal de neuropsycholoog enkele testen afnemen. U wordt ook gevraagd om vragenlijsten in te vullen over de emotionele kant van uw ziekte.
De revalidatiearts bespreekt het volgende met u:
- Gevolgen en verwachtingen op lichamelijk gebied: staan, lopen, traplopen, vermoeidheid, seksualiteit.
- Gevolgen op maatschappelijk gebied: arbeid, sport, autorijden, contact met andere mensen.
- Gevolgen voor de communicatie: lezen, spreken, begrijpen, telefoneren, schrijven.
- Gevolgen van de mentale (cognitieve) problemen.
- Zo nodig een advies of een behandelplan.
Ongeveer drie maanden na ontslag uit het ziekenhuis wordt u gebeld door de gespecialiseerd verpleegkundige. Tijdens dit gesprek wordt besproken hoe het met u gaat en of u nog vragen heeft. Als u hierna nog vragen hebt over het herstel of over de subarachnoïdale of perimesencefale bloeding, dan kunt u ook later nog contact opnemen met de gespecialiseerd SAB verpleegkundige via het secretariaat van de polikliniek Neurologie/Neurochirurgie.
Wanneer het aneurysma via de lies is behandeld, is na 6 maanden en na anderhalf jaar herhaling van het bloedvatonderzoek nodig om te beoordelen of de uitstulping nog steeds is afgesloten. Dit gebeurt met een MRI-scan. Na een operatie (clippen) komt u ongeveer 6 weken na ontslag voor controle terug op de polikliniek Neurochirurgie.
Autorijden
De wet schrijft voor dat u na een subarachnoïdale bloeding uit een aneurysma 6 maanden niet mag autorijden. Wat adviseren wij om te doen na deze 6 maanden?
- U kunt een eigen verklaring kopen op www.CBR.nl;
- Deze verklaring vult u in en laat u tekenen door een arts (niet uw eigen huisarts) of neuroloog;
- U stuurt uw eigen verklaring met rapportage van de arts naar het Centraal Bureau voor Rijbewijzen.
Na een perimesencefale bloeding is er geen rijbeperking.
Werk
Het is raadzaam om uw bedrijfsarts op de hoogte te stellen van uw aandoening, de medische behandeling en de revalidatie. Zo nodig kan de specialist medische informatie uitwisselen met de bedrijfsarts. Dit gebeurt alleen als u hiervoor toestemming heeft gegeven.
Opbouwen van activiteiten en conditie uitklapper, klik om te openen
Wilt u een meer concrete leidraad over het opbouwen van activiteiten, beweegadviezen en het opbouwen van uw conditie, lees dan onderstaande informatie.
Opbouw van activiteiten
- Wissel rust en activiteiten af. Het is beter een activiteit kort en meerdere keren te doen, dan (te) lang achter elkaar door te gaan.
- Houd bij hoe lang u een activiteit volhoudt. Het is beter om meerdere keren een korte activiteit te doen, dan één lange of zware activiteit waar u erg moe van wordt.
- Stop met een activiteit als u merkt dat u erg vermoeid raakt.
- Wissel ‘doe-activiteiten’ (zoals wandelen of afwassen) af met ‘denk- activiteiten’ (zoals telefoongebruik, lezen of een gesprek voeren).
- Als u rust, kunt u ervoor kiezen om geen televisie te kijken of radio te luisteren. Dit geeft namelijk prikkels en kost daardoor mentale energie. U kunt ook even gaan liggen of even zitten en wat drinken.
- Houd rekening met niet-dagelijkse activiteiten. Soms heeft u plannen voor een activiteit die u niet elke dag doet, bijvoorbeeld een uitje. Maak dan een inschatting hoeveel energie dit u zal kosten. Deze activiteit komt in plaats van een dagelijkse activiteit, zoals het huishouden of boodschappen doen. U kunt dus of het ene of het andere doen.
- Herstel loopt nooit in een rechte lijn. De ene dag kunt u meer aan dan de andere dag. Pas uw plannen daarop aan.
- Maak een dagschema. Dat geeft structuur en u krijgt meer grip op uw energieverdeling over de dag.
- Als u merkt dat u vooruit gaat, kunt u minder (of kortere) pauzes nemen en activiteiten toevoegen.
- Als u merkt dat u het dagschema niet meer nodig heeft, is dat prima. Het is dan een goed hulpmiddel geweest.
Voorbeeld van een dagschema:
| Tijd | Activiteit |
|---|---|
| 08.00 uur | Opstaan |
| 08.15 uur | Wassen/ douchen en aankleden |
| 09.00 uur | Ontbijten |
| 09.45 uur | Rusten (op de stoel/bank) |
| 10.30 uur | Kleine activiteit: bijvoorbeeld een rondje lopen of een huishoudelijk klusje |
| 11.00 uur | Rusten (op de stoel/bank) |
| 12.00 uur | Middageten |
| 13.00 uur | Rusten op bed |
| 14.30 uur | Kleine activiteit: bijvoorbeeld bezoek of een rondje lopen |
| 16.00 uur | Rusten (op de stoel/bank) |
| 18.00 uur | Avondeten |
| 20.00 uur | Kleine activiteit: bijvoorbeeld een rondje lopen, eventueel met bezoek |
| 22.00 uur | Naar bed |
Beweegadviezen en conditie opbouwen
Wandelen
- Start met dagelijks wandelen buitenshuis: weer of geen weer. Wanneer u minder goed kunt zien, een verminderde balans heeft en/of snel last heeft van prikkels (geluid, snel bewegende beelden), dan is het advies niet alleen te gaan wandelen maar iemand mee te nemen.
- U kunt het wandelen uitbreiden volgens het onderstaande opbouwschema:
| Week | Dag | Duur per wandeling | Frequentie per dag | Tempo |
|---|---|---|---|---|
| 1 | 1 en 2 3 en 4 5 t/m 7 | 5 minuten 5 minuten 5 minuten | 1x 2x 3x | Comfortabel |
| 2 | 1 en 2 3 en 4 5 t/m 7 | 10 minuten 10 minuten 15 minuten | 2x 3x 3x | Comfortabel |
| 3 | 1 en 2 3 en 4 5 t/m 7 | 20 minuten 20 minuten 20 minuten | 2x 2x 3x | Comfortabel |
| 4 | 1 en 2 3 t/m 7 | 30 minuten 30 minuten | 2x 3x | Comfortabel |
| 5 | 1 t/m 7 | 30 minuten | 1x | Stevig doorlopen |
| 6 | 1 t/m 7 | 45-60 minuten | 1x | Stevig doorlopen |
- Als u 5 minuten wandelen nog niet haalt, begint u dan met de duur die u wel haalt en bouw op naar 5 minuten. Daarna kunt u het schema oppakken.
- Als u zelf uw duur en tempo goed kunt bepalen, kunt u het schema loslaten. Het is dan een goed hulpmiddel geweest.
Hometrainer
- Een alternatief voor wandelen is het fietsen op een hometrainer. Als u begint met fietsen op een hometrainer, stel dan geen verzet of weerstand in op uw fiets. Wat betreft duur en frequentie kunt u ook het voorbeeldschema voor wandelen aanhouden.
Aandachtspunten
- Uw beweegprogramma voert u uit naast uw dagelijkse handelingen (dus niet in plaats van uw dagelijkse handelingen).
- Luister goed naar uw lichaam en handel daar naar. Als u bijvoorbeeld merkt dat u heel erg vermoeid raakt, neem dan een pauze.
Tijdens en na afloop van inspanning (wandelen/ fietsen) kunt u vermoeid raken, licht buiten adem zijn, licht spierpijn hebben of zich warm en zweterig voelen. Dit is normaal. Binnen een uur moeten deze verschijnselen weer verdwenen zijn. Als dat niet zo is, dan doet u wellicht te veel.
Voortzetting van ergotherapie, fysiotherapie en logopedie
Of de therapieën die in het ziekenhuis gestart zijn voortgezet moeten worden, is afhankelijk van uw situatie. Er zijn meerdere mogelijkheden:
- De therapie hoeft (in eerste instantie) niet vervolgd te worden.
- U wordt verwezen voor poliklinische revalidatie binnen het UMC Utrecht of elders.
- U wordt doorverwezen zodat de therapie thuis voortgezet kan worden. Uw behandelend therapeut (ergotherapeut, fysiotherapeut of logopediste) bespreekt met u hoe dit zal worden opgepakt.
Het kan ook zijn dat u na uw bezoek aan de nazorgpoli of een telefonische afspraak, alsnog wordt aangemeld voor poliklinische revalidatie of dat therapie thuis wordt opgestart.
Erfelijkheid en Wetenschappelijke studies uitklapper, klik om te openen
Erfelijkheid
Vaak wordt de vraag gesteld of familieleden van een patiënt met een bloeding in het hoofd, ook een verhoogde kans hebben op een aneurysma (uitstulping van een slagader in het hoofd). Bloedverwanten kunnen zich vanaf hun 40e levensjaar laten screenen als er 1 eerstegraads familielid (en daarmee worden ouders, broers of zussen, of kinderen bedoeld) een bloeding uit een aneurysma heeft gehad. Zijn er 2 eerstegraads familieleden met een bloeding uit een aneurysma, dan adviseren wij een 5-jaarlijkse screening vanaf ongeveer het 18e levensjaar. Mocht u hierover vragen hebben, dan kunt u die stellen tijdens uw bezoek aan de nazorgpoli op de polikliniek, of tijdens de controleafspraak.
Familieleden van patiënten met een perimesencefale bloeding hebben geen verhoogd risico op een dergelijke bloeding.
Wetenschappelijke studies
Op onze afdelingen Neurologie en Neurochirurgie en Revalidatiegeneeskunde worden veel wetenschappelijke studies gedaan naar subarachnoïdale bloedingen. Het kan zijn dat u wordt gevraagd om aan zo’n studie mee te doen. Deze vraag wordt gesteld in een apart gesprek waarin u uitgebreide informatie krijgt over de studie. U bent uiteraard niet verplicht deel te nemen aan een dergelijke studie. Onder alle omstandigheden kunt u verzekerd zijn van onze beste zorg.
Sponsoring
Bent u tevreden over uw behandeling en/of zorg en wilt u ons dat graag laten weten, dan is er de mogelijkheid om een financiële bijdrage te geven voor wetenschappelijk onderzoek. Het verkrijgen van subsidiegeld voor klinisch wetenschappelijk onderzoek is moeilijk. Met uw bijdrage kunt u ons helpen om de kennis over aneurysma’s in het hoofd en subarachnoïdale bloedingen te vergroten.
Bij vragen hierover kunt u contact opnemen met: 088- 755 8350.
Patiëntenvereniging uitklapper, klik om te openen
Meer informatie kunt u vinden op de website van het Hersenaneurysma Patiënten Platform (HPP): www.hersenaneurysma.nl. Het HPP organiseert ook patiëntendagen waarin zorgverleners informatie geven en er ruimte is voor lotgenotencontact.
Ook kunt u informatie vinden op de website van Hersenletsel.nl, een overkoepelende patiëntenvereniging voor mensen met hersenletsel (bijvoorbeeld door een beroerte, hersentrauma of hersentumor): www.hersenletsel.nl.
Contact uitklapper, klik om te openen
Als u een afspraak wilt maken op de polikliniek, hebt u een verwijzing nodig van de huisarts of specialist. Een neuroloog beoordeelt deze.
Polikliniek Cerebrovasculaire ziekten (neurologie)
Geopend maandag t/m vrijdag van 8.00 - 17.00 uur.
