Deze folder is bedoeld voor patiënten die op de kliniek worden opgenomen. Tijdens jouw opname op kliniek A3, krijg je misschien te maken met andere gewoonten en regels dan je gewend bent. Dat kan enige aanpassing vragen. Deze folder kan jou hierbij helpen en biedt informatie over je verblijf in kliniek A3.
De informatie in deze folder heeft soms ook betrekking op jouw familieleden en/of andere naastbetrokkenen.

Afdeling en opname uitklapper, klik om te openen
Meer over kliniek A3
De behandeling op kliniek A3 is een klinische behandeling. Dit betekent dat je zowel overdag als ’s nachts op de afdeling bent.
De mensen die op kliniek A3 opgenomen worden, hebben over het algemeen psychotische klachten, óf er wordt in ieder geval vermoed dat er sprake is van een psychose. De leeftijd van de opgenomen patiënten varieert tussen de 16 en 35 jaar.
Kliniek A3 is een gesloten afdeling. Dat betekent dat een medewerker van de kliniek de deur voor jou openmaakt. Als jij wordt opgenomen, maken we afspraken met jou over het kunnen verlaten van de afdeling (zie vrijheden en verlofmogelijkheden).
Het multidisciplinaire team
In het opnamegesprek krijg jij te horen welke psychiater en arts-assistent (arts in opleiding tot psychiater) verantwoordelijk zijn voor jouw behandeling. De behandelend arts is de arts-assistent; deze krijg je wekelijks te spreken. De psychiater is eindverantwoordelijk voor jouw gehele behandeling. De arts-assistent informeert de psychiater over het beloop van je behandeling. De dagelijkse zorg wordt gecoördineerd door de verpleegkundigen. Zij zijn 24 uur per dag aanwezig (dagdienst, avonddienst en nachtdienst). Elke dienst krijg je een verpleegkundige toegewezen die jouw aanspreekpunt is gedurende dat dagdeel.
Wij werken multidisciplinair. Dit betekent dat het behandelteam naast artsen en verpleegkundigen uit verschillende andere disciplines bestaat.
De volgende disciplines kunnen bij je behandeling betrokken zijn:
- Psychiater
- Arts-assistent
- (senior) verpleegkundigen
- (senior) groepsleiders
- Psycholoog
- Activiteitenbegeleider
- Bewegingsagoog
- Vaktherapeuten
- Maatschappelijk werk/systeembegeleider
- Ervaringsdeskundige
In het UMC Utrecht is ook een geestelijk verzorgende aanwezig. Indien je daar behoefte aan hebt kun je met hem/haar een gesprek aanvragen. De geestelijk verzorgende zal dan naar de afdeling komen om met jou in gesprek te gaan (zie meer informatie).
Psychiater en arts-assistent: je hebt 1 psychiater en 1 arts-assistent die verantwoordelijk zijn voor jouw behandeling. Je zult echter met verschillende artsen spreken over alles wat met jouw behandeling te maken heeft.
Verpleegkundigen: op de afdeling werken verpleegkundigen met een verschillende opleidingsachtergrond: zij zijn HBO- of MBO-verpleegkundig opgeleid of hebben een HBO opleiding gevolgd die zich meer op sociaal en/of pedagogisch vlak richt. Verpleegkundigen bieden je begeleiding binnen de dagelijkse structuur van de afdeling. Je krijgt ondersteuning in het volgen van het programma en in het weer oppakken van je leven na herstel. Er wordt per patiënt gekeken wat er nodig is qua begeleiding. In de nacht zijn er altijd 1 of 2 verpleegkundigen aanwezig die wakker blijven.
Maatschappelijk Werk/Systeembegeleider: de systeembegeleider begeleidt de naastbetrokkenen van de patiënt vanaf de start van de opname tot en met de afronding van de behandeling. In deze begeleiding is aandacht voor de situatie van de naastbetrokkenen en wordt in overleg met hen onderzocht wat zij nodig hebben om de situatie van en met de patiënt te ondersteunen. Ook worden met de naastbetrokkenen de geschiedenis en gezinsomstandigheden van de patiënt onderzocht. De systeembegeleider/maatschappelijk werker kan de patiënt helpen bij problemen of vragen rondom financiën. Zo kan het bijvoorbeeld prettig zijn om hulp te krijgen bij het regelen van uitkeringen en andere geldzaken.
Ervaringsdeskundige: aan de afdeling is ook een ervaringsdeskundige verbonden. Hij/zij heeft de opleiding ervaringsdeskundige gevolgd en is zelf opgenomen geweest of heeft behandeling gehad in een psychiatrische setting. Jij kunt met hem/haar gesprekken voeren over hoe het voor je is om opgenomen te zijn. De ervaringsdeskundige geeft advies rondom herstel, maar biedt ook een luisterend oor.
Psycholoog: de psychologen van de afdeling bieden voornamelijk cognitieve gedragstherapie (CGT). Daarnaast worden door de psychologen op indicatie verschillende onderzoeken uitgevoerd, zoals intelligentie onderzoek, neuropsychologisch, persoonlijkheidsonderzoek en EMDR.
Wat is CGT?
Bij cognitieve gedragstherapie (CGT) is het uitgangspunt dat gedachten (cognities) van invloed zijn op hoe we ons voelen (stemming). Onze gedachten hebben invloed op ons gedrag, maar andersom heeft ons gedrag ook invloed op ons gevoel. De technieken die gebruikt worden in de cognitieve gedragstherapie richten zich op het veranderen van gedachten en gedrag, met als einddoel dat men zich prettiger gaat voelen (over zichzelf). Lees meer >
Wat is EMDR?
Eye Movement Desensitization and Reprocessing, afgekort tot EMDR, is een therapie voor mensen die last blijven houden van de gevolgen van een schokkende ervaring. Psychologen geven deze therapie. Lees meer >
Waar kun je je melden bij opname?
Als je voor het eerst naar de polikliniek komt, kun je al als nieuwe patiënt zijn ingeschreven via Mijn UMC Utrecht. Als dat niet is gelukt meld je je bij de balie "Inschrijven patiënten" rechts bij de hoofdingang.
Jij kunt je, op de dag van opname, met jouw familie en/of met andere naasten melden bij Afdeling Psychiatrie, Kliniek A3, receptie 34b van het UMC Utrecht. De afdeling bevindt zich achterin het ziekenhuis. Bij binnenkomst ga je rechtdoor richting de liften van bouwdeel B, voor de lift kun je rechtsaf de bordjes bouwdeel A volgen. Bij receptie 34b word je ontvangen door een secretaresse die je zal inschrijven in het systeem. Zij vraagt naar je identificatie, je zorgverzekering en je persoonlijke gegevens. Zij zal ook een foto maken die in je digitale patiëntendossier komt. Dit is bedoeld voor identificatie en dus extra veiligheid.
Bij de hoofdingang van het ziekenhuis staan vrijwilligers en gastvrouwen klaar om de weg te wijzen. Zij helpen je graag op weg naar de afdeling Psychiatrie.
Wat neem je mee?
Breng persoonlijke spullen mee (zoals kleding, toiletspullen en een wekker) en sportkleding (nodig voor sommige programma-onderdelen). Daarnaast is het belangrijk je identiteitsbewijs, verzekeringsgegevens, een recent medicatieoverzicht en de medicijnen die je op dit moment gebruikt mee te nemen.
Voor je persoonlijke spullen zijn kluisjes aanwezig op de afdeling, maar wij adviseren je geen waardevolle spullen mee te nemen. Doe je dit wel, dan is dat op eigen risico.
Het opnamegesprek
Op de dag van de opname heb je een opnamegesprek. Dit gesprek is met jou, jouw behandelend arts, psychiater en een verpleegkundige van de kliniek. Vaak is er ook een co-assistent aanwezig. Je kunt er voor kiezen om een familielid of naastbetrokkene(n) aanwezig te laten zijn bij het opnamegesprek.
Tijdens dit gesprek spreken wij ook af wie jouw contactpersoon is voor de kliniek. Dat is de persoon aan wie wij informatie kunnen verstrekken en die wij kunnen benaderen mocht dit nodig zijn, bijvoorbeeld bij een calamiteit.
Na het opnamegesprek zal de verpleegkundige je rondleiden over de kliniek, je een kamer toewijzen, uitleg geven over de gang van zaken op de kliniek (veel daarvan staat ook in deze folder beschreven) en je krijgt een polsbandje. Van alle patiënten in het UMC Utrecht wordt verwacht dat zij, ter identificatie, een polsbandje dragen.
Van observatie tot behandelplan uitklapper, klik om te openen
De diagnostiekfase
Om duidelijk te krijgen wat er met jou aan de hand is kijken alle medewerkers in de eerste drie weken hoe het met jou gaat. We willen jou in die drie weken beter leren kennen en weten wat er de afgelopen tijd veranderd is in hoe het met jou gaat. Belangrijk is dat jij vertelt hoe het met je gaat, wat er is gebeurd, hoe jij je voelt en wat je wensen en verwachtingen zijn met betrekking tot jouw opname. Wat heeft er bijvoorbeeld voor gezorgd dat jij bij ons terecht gekomen? En wat hoop je dat er de komende tijd gebeurt? Hierbij is ook de informatie van familieleden, partner, vrienden en/of huisgenoten heel belangrijk.
Als jij al eerder een behandeling hebt gehad, vragen we hiervan de resultaten op. Het is voor ons belangrijk om te weten wat er al eerder is gebeurd, zodat we niet onnodig dingen (dubbel) gaan doen. Je krijgt altijd een lichamelijk onderzoek en onderzoek van bloed en urine om te kijken of je lichamelijk gezond bent. Om beter zicht te krijgen op jouw problemen nemen we ook vragenlijsten of interviews af.
Wij noemen deze periode, die meestal zo’n twee tot drie weken duurt, ook wel de diagnostiekfase. Op basis van die periode wordt afgesproken hoe wij denken jou het beste te kunnen helpen en hoe jij graag geholpen wilt worden. Deze afspraken worden in een voorlopig behandelplan gezet. Van dit voorlopige behandelplan krijg jij een kopie.
Behandelplanbespreking
Twee tot drie weken na opname is er een behandelplanbespreking. Dit is een overleg waaraan verschillende disciplines (bijvoorbeeld psychiater, arts-assistent, verpleegkundige, co-assistent, systeembegeleider) die jou gesproken hebben een bijdrage leveren. Jij bent zelf aanwezig bij deze bespreking. Hierbij worden in overleg met jou ook mensen uitgenodigd die belangrijk voor je zijn, bijvoorbeeld je ouders of je partner. Als jij al ergens anders in behandeling bent en daar weer terug naar gaat, is het voor het vervolg prettig als jouw ambulante behandelaars er ook bij kunnen zijn. Indien al duidelijk is welke hulp je na de opname nog nodig hebt, worden ook de mensen die daarbij een rol spelen voor de behandelplanbespreking uitgenodigd.
Het doel is dat alle belangrijke mensen rondom jou die een rol spelen bij jouw herstel tegelijk met elkaar in gesprek zijn. Enkele dagen voor de behandelplanbespreking krijg jij een evaluatieformulier van de verpleging. Hierin staan een aantal vragen over hoe jij jouw behandeling tot nu toe ervaren hebt. Dit kan een steuntje in de rug zijn om je eigen punten naar voren te brengen tijdens de bespreking.
Ter voorbereiding op de behandelplanbespreking kun jij deze gesprekken en onderzoeken verwachten:
- Gesprekken met arts-assistent en/ of psychiater
- Gesprekken met verpleegkundigen
- Lichamelijk onderzoek met mogelijk bloedonderzoek
- Deelname aan het basisprogramma
- Deelname aan modules
- Gesprekken met co-assistenten om vragenlijsten af te nemen
Ook kunnen wij, ter voorbereiding op de behandelplanbespreking, informatie opvragen bij eerdere behandelaars. Dit doen wij altijd in overleg met jou.
Tijdens de behandelplanbespreking wordt de afgelopen periode geëvalueerd. Diagnostiek wordt besproken en er worden behandelafspraken gemaakt. Tevens wordt soms al met elkaar besproken wat er na opname nodig zal zijn.
Na dit gesprek stelt de arts-assistent een nieuw behandelplan op (tot nu toe had je nog een voorlopig behandelplan). Je krijgt hiervan een kopie, zodat je het nog eens rustig kunt lezen.
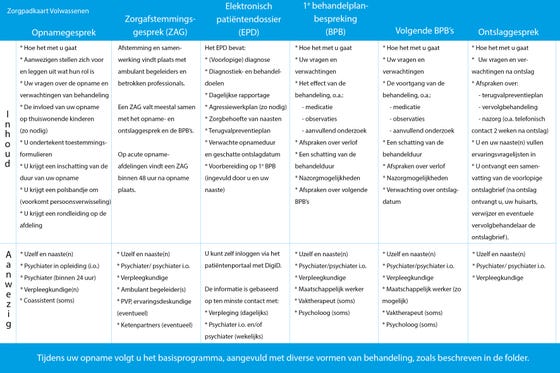
Zorgpadkaart
We hebben het verloop van een klinische opname overzichtelijk in beeld gebracht middels een Zorgpadkaart:
Behandeling uitklapper, klik om te openen
In het UMC Utrecht of elders?
Tijdens de opname ben je steeds met jouw behandelaren in gesprek over hoe het gaat, wat er nog nodig is en hoe het er na de opname hier uit zal moeten gaan zien. Je kunt voor je (verdere) behandeling terugverwezen worden naar je eigen behandelaar of doorverwezen worden naar een andere instelling. Een behandeling kan klinisch of poliklinisch plaatsvinden. Hier lees je welke behandeling er op kliniek A3 mogelijk is.
Ons behandelaanbod
Medicatie
Een mogelijkheid is dat we (andere) medicijnen voorschrijven. Dit kan ook al tijdens de observatieperiode. We kijken naar passende medicijnen en geven uitleg over de werking en de bijwerkingen. Om te zien of we de juiste medicijnen hebben, controleren we indien nodig je bloed en kijken wij samen met jou of je last hebt van bijwerkingen. Zo nodig passen we de medicijnen aan. Als het medicijn tot onvoldoende vermindering van je klachten leidt, of als je het medicijn niet goed kunt verdragen, is het mogelijk dat we op dezelfde wijze kijken of een ander medicijn beter geschikt is.
Gesprekken
Er vinden diverse gesprekken plaats met de arts-assistent en/of psychiater en de verpleegkundigen. Tijdens jouw opname word je gekoppeld aan een vast artsenteam en aan twee vaste verpleegkundigen. Zij zullen jou tijdens je opname afwisselend spreken. Gesprekken vinden plaats op initiatief van medewerkers en/of op initiatief van jou.
Basisprogramma en therapieën
Bij opname krijg je een weekplanning. Op deze planning kun je zien hoe de week er van dag tot dag uitziet. In de kliniek hebben we zo veel mogelijk een vast programma. Het programma is erop gericht een goede (dag)structuur op te pakken en vast te houden. Tijdens je opname is het de bedoeling dat je meedoet aan dit vaste programma. Tijdens deze programmaonderdelen kunnen onderwerpen naar voren komen die van belang zijn voor je behandeling. Dit geeft observatiemomenten voor het behandelteam en is een essentieel onderdeel van de behandeling. Belangrijk ander doel is dat je iets om handen hebt. Je hebt keuze uit wat je kunt doen, passend bij jouw interesses.
Activiteitenbegeleiding (AB)
De activiteitenbegeleiding biedt handvaardigheidstechnieken zoals tekenen, schilderen, textiele werkvormen en hout- en leerbewerking. Daarnaast behoren koken, werken met de computer en aandacht voor actualiteiten tot de mogelijkheden binnen het programma. De doelstellingen van de verschillende programmaonderdelen zijn onder meer het versterken van het gevoel van eigenwaarde, verbeteren van de concentratie, hobbyontwikkeling, handvaardigheidsontwikkeling en werken aan sociale vaardigheden. AB vindt minimaal één keer per dag plaats.
Bewegingsagogie (BA)
In beweging komen staat hierbij centraal. Met lichamelijke oefeningen en sport- en spelsituaties proberen we om tot actie en interactie te komen. Dit onderdeel vindt minimaal één keer per week plaats.
Psychoeducatie (volgens het Cineac model)
Tijdens jouw behandeling ga je samen met jouw medepatiënten in drie weken tijd naar een aantal psychoeducatie bijeenkomsten. Deze duren ongeveer een half uur per keer en worden gegeven door een arts-assistent. De arts-assistent legt uit wat een psychose is, wat de oorzaken zijn en hoe een psychose behandeld kan worden.
In drie weken komen alle belangrijke onderwerpen aan bod. Het maakt niet uit in welke week je met de psychoeducatie start. Je kunt op elk gewenst moment beginnen, want na drie weken begint de serie weer van voren af aan. Als je wilt, kun je daarna nog een keer met de hele serie meedoen. Dit noemen we het Cineac model. Als het beter met je gaat en je meer wilt weten, dan kun je je aanmelden voor de voortgezette psychoeducatie.
Vaktherapie
We hebben verschillende vaktherapeuten binnen de afdeling Psychiatrie, te weten:
- Psychomotore therapie (PMT)
- Beeldende therapie
- Muziektherapie
- Danstherapie
Vaktherapeuten geven verschillende therapieën. Een vaktherapeut vraagt ‘wat is het probleem?’, of ‘waar wil je aan werken?’, of bereidt een opdracht voor die je voldoende mogelijkheden geeft om aan jouw probleem te werken. Vaktherapie is onderdeel van het behandelplan (ofwel een diagnostisch doel, ofwel een behandeldoel).
Modules
Naast het basisprogramma bestaat de mogelijkheid verschillende modules te volgen. Vrijwel alle modules worden door vaktherapeuten gegeven. Een overzicht van de modules vind je in de folder “Modulewaaier afdeling psychiatrie”, deze folder is te vinden op de afdeling. Samen met jou kijken we welke modules voor jou geschikt zijn. Je kunt denken aan running therapie of een training stressmanagement.
Maatschappelijk werk
Aan kliniek A3 is een vaste maatschappelijk werker/systeembegeleider verbonden. Op het moment dat jij maatschappelijke problemen ervaart, op gebied van (bijvoorbeeld) wonen, werken, daginvulling of financiën, kun je hiervoor de hulp inschakelen van de maatschappelijk werker/systeembegeleider.
Ook is het mogelijk om systeemgesprekken te plannen, als het contact met je naasten/familie moeizaam verloopt. Daarnaast kan het voorkomen dat de maatschappelijk werker jouw naaste/familielid individueel spreekt, om hen tot steun te zijn, van advies te voorzien, of uitleg te geven over jouw opname of aandoening.
Vervolggesprekken
Naar aanleiding van het eerdere gesprek met de systeembegeleider kunnen zowel jij als je naastbetrokkenen vervolggesprekken aanvragen.
Duur & verloop van de opname
De duur van de opname kan variëren van enkele weken tot enkele maanden. De gemiddelde opnameduur op A3 is drie maanden.
Monitoring van het verloop van de behandeling
Er is dagelijks overleg over lopende zaken en wekelijks bespreekt het multidisciplinaire team het verloop van je behandeling. Eventuele veranderingen of aanpassingen van het beleid worden met jou besproken.
Je hebt wekelijks een gesprek met de arts om in kaart te brengen hoe het met jou gaat.
Ontslag en nazorg
Het uitgangspunt van de opname is dat je je behandeling kunt voortzetten bij jouw verwijzer als je niet meer bij ons bent opgenomen. Als jij geen verwijzer hebt, dan kijkt de arts in overleg met jou en het multidisciplinaire team naar een passend nazorgtraject. Het kan zijn dat er al in een vroeg stadium wordt gekeken naar vervolgbehandeling bij een andere (nieuwe) behandelaar. Dat doen we omdat er soms lange wachtlijsten zijn voor vervolgbehandelingen.
In jouw wekelijkse gesprekken met de arts zijn ontslag en nazorg onderwerp van gesprek. Jouw naasten worden hierbij betrokken.
Evaluatie van de zorg op kliniek A3
Aan het eind van je opname zullen we je vragen om een tevredenheidslijst in te vullen. Dit kan anoniem of met naam. Je kunt dan aangeven hoe je de zorg hebt gevonden. Graag horen we echter ook tijdens de opname of alles aan je verwachtingen voldoet of dat er naar jouw gevoel zaken anders zouden moeten gaan.
Wetenschappelijk onderzoek
In het UMC Utrecht doen we wetenschappelijk onderzoek naar psychiatrische ziekten. We zoeken naar oorzaken en hoe psychiatrische ziekten het beste behandeld kunnen worden.
Het kan zijn dat je gevraagd wordt aan onderzoek mee te werken. Als je hiervoor openstaat, komen er onderzoekers langs die je uitleg geven over het onderzoek. En dan kun je beslissen of je dit wilt. Ook je familie kan gevraagd worden om hier aan mee te doen.
In de meeste gevallen bestaat het onderzoek uit het afnemen van vragenlijsten. Soms wordt er een MRI-scan van je hersenen gemaakt en soms wordt er ook bloed bij je afgenomen.
Wetenschappelijk onderzoek staat los van de behandeling. Je moet er altijd apart toestemming voor geven. Als je niet mee wilt doen aan wetenschappelijk onderzoek, heeft dit geen enkele gevolgen voor je behandeling. Je deelname aan onderzoek is vrijwillig.
Afspraken en leefregels uitklapper, klik om te openen
Om de opname zo goed mogelijk te laten verlopen en het genezingsproces te bevorderen zijn er, in ieders belang, een aantal afspraken en regels gemaakt. Deze afspraken en regels zijn er om meer rust en regelmaat te creëren. Wij gaan er als behandelteam van uit dat iedereen zich aan de gestelde afspraken en (leef)regels houdt.
Vrijheden
Aan het begin van je opname bespreekt de arts met jou in hoeverre het verantwoord is om alleen van de afdeling af te gaan. Je kunt zo’n last hebben van je klachten, dat het beter is om op de afdeling te blijven. Soms spreekt de arts met jou af dat je alleen met een verpleegkundige of naastbetrokkenen van de afdeling gaat. We noemen de afspraken over het van de afdeling gaan, je ‘vrijheden’.
Binnen de afdeling kennen wij de volgende vrijheden:
- Rood: geen vrijheden, je blijft op de afdeling.
- Oranje: je kunt onder begeleiding van de verpleging de afdeling af.
- Geel: je kunt onder begeleiding van de verpleging of een familielid/relatie van de afdeling af. Dit gaat wel in overleg met familie/relatie.
- Groen: je kunt alleen de afdeling af als je met de verpleging afspraken maakt over de tijd.
Je kunt van je vrijheden gebruikmaken als dit het afdelingsprogramma niet doorkruist en het past binnen je individuele behandelplan.
Leefregels
Om een zo rustig en prettig mogelijke sfeer op de afdeling te hebben, hanteren we leefregels. Deze leefregels zijn er ook voor een ieders veiligheid. Deze gaan bijvoorbeeld over het respecteren van elkaar, zorg voor je kamer en de algemene ruimtes dragen. Het is niet toegestaan om bij elkaar op de kamer te komen en agressie wordt logischerwijs niet toegestaan.
- Bezoek kun je ontvangen in de huiskamer van de afdeling of op jouw eigen kamer. De 'AT-ruimte' is alleen bestemd voor patiënten en personeel.
- We verwachten dat meubilair en (huishoudelijke) apparatuur in goede en schone staat achtergelaten worden. Wanneer je vernielingen aanricht, zul je daarvoor (financieel) aansprakelijk gesteld worden.
- Iedereen is verantwoordelijk voor de corvee-taken. Naast het opruimen van ieders eigen vaat, is er een roulerende corveelijst (hangt in de keuken).
- Vuile was zoals lakens en handdoeken van het ziekenhuis, doe je in de waszakken. Je vindt deze in de sanitair ruimtes. Je bent zelf verantwoordelijk voor het wassen van je kleding. Op de afdeling is een wasmachine, een wasdroger en wasmiddel waar je gebruik van kunt maken. Let op: doe je eigen was niet in de UMC waszak, want dan ben je het kwijt.
Omgangsvormen, intimiteit en privacy
- Dreigend en/of intimiderend taalgebruik of gedrag kunnen wij niet toestaan. Dat geldt ook voor discriminatie.
- Het aangaan van intieme relaties tussen patiënten wordt ten stelligste ontraden. Seksuele opmerkingen en seksueel getinte gedragingen zijn niet toegestaan.
- Om privacy te garanderen van medepatiënten mag je geen foto’s en filmopnames maken op de afdeling.
- Je kamer moet een plek zijn waar je je zich veilig voelt en tot rust kunt komen. Dit is het uitgangspunt voor het behandelteam om de kamerindeling te bepalen. Je hebt altijd een eenpersoonskamer. We kunnen alleen helaas niet garanderen dat je jouw kamer behoudt. Het kan soms voorkomen dat je gedurende je opname van kamer moet wisselen.
Telefoon, computer en internet
Telefoon
Op de afdeling dient het geluid van je mobiele telefoon uit te staan. Als je met een mobiele telefoon wilt bellen, dan kan dat in de tuin, in de telefooncel of op je kamer. Tijdens de behandelingen/groepsmomenten gaan we ervan uit dat je niet mobiel zult bellen. Op de kliniek is ook een vaste telefoon aanwezig waarop je op gebeld kunt worden. Met deze vaste telefoon kun je ook zelf bellen naar vaste nummers.
Computer en internet
Op de afdeling zijn twee computers aanwezig waarvan gebruik gemaakt kan worden, voor o.a. internet. De kliniek beschikt over WiFi. Je kunt van deze computers vrij gebruikmaken op gestelde tijden gedurende de dag.
Bij het luisteren naar muziek op de afdeling, verwachten we dat je gebruik maakt van een koptelefoon.
Medicatie, roken, alcohol en drugs
Medicatie
Alle voorgeschreven medicijnen krijg je via de ziekenhuisapotheek. De medicijnen krijg je op vast afgesproken tijden van de verpleegkundige. Je mag alleen medicijnen gebruiken die jouw behandelend arts heeft voorgeschreven. Het is op de kliniek niet toegestaan om medicatie in eigen beheer te hebben, tenzij met de behandelaar anders is afgesproken. De meegenomen medicatie wordt in de medicijnkast voor je bewaard.
Roken
Het UMC Utrecht is een rookvrij ziekenhuis. Roken is op het gehele ziekenhuisterrein niet toegestaan.
Alcohol, drugs, gevaarlijke voorwerpen of medicijnen
Het is niet toegestaan om binnen de kliniek alcohol, drugs of gevaarlijke voorwerpen in je bezit te hebben. Ook mogen alcohol en drugs niet gebruikt en verhandeld worden. Wanneer je opgenomen wordt gaan we altijd met jou na of je een van deze zaken bij je hebt.
Wanneer wij vermoeden dat je deze middelen toch gebruikt of bij je hebt, kan dit consequenties hebben voor je verblijf en vrijheden en word je gevraagd al deze spullen af te geven aan de verpleging. Deze spullen worden afgegeven aan de beveiliging en krijg je niet meer terug bij ontslag.
Dag- en weekprogramma uitklapper, klik om te openen
Weekprogramma in het algemeen
Dag- en nachtritme
Tussen 22.00 - 7.00 uur willen we de rust op de afdeling bewaken om iedereen voldoende nachtrust te kunnen bieden. Op de afdeling is altijd (dag en nacht) een verpleegkundige aanwezig.
Om het dag- en nachtritme te handhaven, is het belangrijk dat iedereen tussen 23.00 uur en 7.00 uur op zijn of haar kamer is. Tussen 8.00 uur en 22.00 uur verwachten wij je gekleed (dus niet in nachtkleding) op de afdeling. Ook gaan we ervan uit dat iedereen aanwezig is bij de ochtend-, middag en avondmaaltijd en deelneemt aan het afdelingsprogramma.
In verband met geluidsoverlast voor medepatiënten kun je niet douchen tussen 23.00 uur en 7.00 uur.
Onze tuin is toegankelijk vanaf 16.00 uur zolang het licht is en uiterlijk tot 22.00 uur. Of je wel of niet in de tuin mag, bespreken we apart met jou. De patio is voor iedereen toegankelijk tussen 8.00 uur en 23.00 uur.
We raden je aan om een wekker mee te nemen, zodat je op tijd wakker bent om aan de activiteiten deel te nemen.
Maaltijden
Er wordt in groepsverband gegeten op de afdeling.
- Ontbijt om 9.00 uur
- Lunch om 12.15 uur
- Avondeten om 17.30 uur
Iedere ochtend kun je, met behulp van een maaltijdlijst, uit een aantal gerechten kiezen wat je die avond wilt eten. Als je een bepaald dieet volgt, horen wij dit graag tijdig, zodat we hier rekening mee kunnen houden.
Bezoektijden
De bezoektijden zijn:
- dagelijks van 18.30 uur tot 21.30 uur
- op woensdag van 13.00 uur tot 21.30 uur, behalve tijdens de avondmaaltijd
- op zaterdag en zondag doorlopend tot 21.30 uur, behalve tijdens de maaltijden
Soms mogen patiënten in eerste instantie alleen bezoek op de afdeling ontvangen en pas in een later stadium van de opname ook buiten de afdeling.
Programma doordeweekse dagen
Van maandag tot en met vrijdag hebben wij voor alle patiënten een standaardprogramma:
- 9.00 uur: Ontbijt
- 9.45 - 12.00 uur: Therapieën, volgens het dagprogramma
- 12.15 - 12.45 uur: Lunch
- 13.00 -17.00 uur: Therapieën, volgens het dagprogramma
- 17.30- 18.00 uur: Warme maaltijd
- 18.30 - 21.30 uur: Bezoektijd
- 22.00 uur: Rust op de afdeling, zodat mensen ongestoord kunnen slapen
Woensdagmiddag
Op woensdag is er na het huiskameroverleg geen middagprogramma. Bezoek is dan, naast de avondbezoektijd, welkom van 13.00 tot 16.30 uur. Als je vrijheden dat toestaan kun je op woensdagmiddag met verlof tot 20.00 uur.
Het weekend
In het weekend is er geen programma. Je kunt dan in overleg met de artsen en de verpleging gebruik maken van weekendverlof. Weekendverlof start op vrijdag na het dagprogramma en eindigt op zondag om 20.00 uur. Per weekend kun je maximaal één nacht verlof opnemen. Je kunt dus kiezen voor de nacht van vrijdag op zaterdag of van zaterdag op zondag. De verlofnachten kun je niet opsparen en meenemen naar een volgende week.
Blijf je in het weekend op de afdeling dan kun je tot 20.00 uur gebruik maken van jouw vrijheden, in overleg met de verpleegkundigen.
Checklist bij ontslag uitklapper, klik om te openen
Te gebruiken bij het ontslaggesprek
- Heb je een terugvalpreventieplan?
- Heb je een recept meegekregen? En is er contact geweest met de apotheek?
- Heb je medicatie meegekregen voor net na ontslag?
- Heb je de bij opname zelf medicatie ingeleverd? Heb je deze terug gekregen?
- Heb je spullen in een kluis liggen? Heb je deze terug?
- Zijn eventueel nog geplande afspraken aan je doorgegeven?
- Ben je ingeschreven voor PsyNet?
- Als er juridische papieren zijn; heb je deze meegekregen?
- Heb je de ontslagbrief bij het secretariaat opgehaald?
- Heb je een verpleegkundige overdracht mee als je naar een andere zorginstelling gaat?
- Is het vervolgtraject duidelijk voor je?
- Heb je al je spullen van je kamer ingepakt?
- Is je familie/zijn je naasten op de hoogte van jouw ontslag?
Meer informatie uitklapper, klik om te openen
Praktische informatie
Bezoekadres:
Heidelberglaan 100, 3584 CX Utrecht
Postadres:
UMC Utrecht
Zorglijn Diagnostiek en vroege psychose
t.a.v. naam patiënt
Huispostnummer A00.2.41
Postbus 85500
3508 GA Utrecht
Telefoon
- Patiëntentelefoon: 088 - 755 2013
- Verpleegkantoor: 088 - 756 6355, ook als je een arts wilt spreken
- Secretariaat: 088 - 755 8180
Dagelijkse leiding
- Dr. Christian Röder, psychiater en medisch hoofd
- Martine van Tatenhove, verpleegkundig hoofd zorglijn
Wifi
Om wifi te ontvangen kun je verbinding maken met het gastennetwerk. Er wordt dan gevraagd of je wilt inloggen. Op het scherm word je gevraagd de voorwaarden te accepteren. Zodra je dat hebt gedaan, word je verbonden met het netwerk.
Winkels, eet- en drinkgelegenheden
In de centrale hal is een winkel met onder meer boeken, tijdschriften, cadeautjes en een postagentschap. Naast de winkel is een bloemenshop. Achter de bloemenshop en bij de ingang naar de poliklinieken zit een koffiecorner waar je drankjes en snacks kunt kopen. Als je uitgebreider wilt eten, kun je terecht bij het petit-restaurant van Vermaat. Deze zit vlakbij de hoofdingang. Ook is er in de centrale hal een pinautomaat van de Rabobank. Het personeelsrestaurant is ook toegankelijk voor patiënten en bezoek. Het restaurant heet de Brink en bevindt zich op de 0-laag van het ziekenhuis. In de centrale hal (vanaf de ingang gezien) ligt het links. Er hangen bordjes.
In de gang richting de liften (gezien vanaf de kliniek) bevindt zich aan de rechterzijde het ‘Hersencafé’. Daar kan ook even met bezoek een kopje koffie gedronken worden. Er staat een automaat met keuze uit diverse warme dranken.
Stiltecentrum
Het stiltecentrum is toegankelijk voor iedereen die een moment van rust zoekt. Een gedeelte is ingericht als islamitische gebedsruimte. Het stiltecentrum zit achter de winkel.
Geestelijke verzorging
Ziek zijn kan allerlei vragen en emoties bij je oproepen. Het kan dan prettig zijn hier – vertrouwelijk - met iemand over te praten die wat verder van je behandeling afstaat. Binnen het ziekenhuis kan je hiervoor terecht bij de geestelijk verzorgers. Voor de meeste religieuze en levensbeschouwelijke stromingen is er een geestelijk verzorger.
Zo is er een:
- katholieke pastor
- dominee
- imam
- humanistisch raadsman
Je kunt bellen naar telefoonnummer 088 - 755 6757 en een afspraak maken. Dit is het nummer van het secretariaat van de geestelijke verzorging.
Patiënten-internetcafé/iPads
Voor patiënten en bezoekers van het UMC Utrecht is er het patiënten-internetcafé. Hier kun je onbeperkt gratis internetten op één van de computers. Je vindt het internetcafé in de hal tegenover de winkel van Vermaat. De iPads zijn te vinden tegenover de hoofdingang. Op de iPads kun je op internet en spelletjes doen.
Gevonden voorwerpen
Bij verlies van eigendommen kun je bij het servicepunt van het ziekenhuis vragen of het daar bij de gevonden voorwerpen ligt. Je vindt hen vinden bij de hoofdingang in de centrale hal. Of zelf zoeken op Ilost, dé digitale zoekmachine voor gevonden en verloren voorwerpen. Alle voorwerpen die in het UMC Utrecht gevonden worden, worden daarop geregistreerd.
Polsbandjes
Van alle patiënten in het UMC Utrecht wordt verwacht dat zij een polsbandje dragen. Dit polsbandje is voor identificatie.
Patiëntenorganisaties
Het kan prettig zijn contact te hebben met lotgenoten. Hieronder vind je daarom de namen van de belangrijkste patiëntenorganisaties. Ook kun je daar terecht voor meer informatie.
Vereniging Anoiksis
Vereniging van patiënten die één of meerdere psychosen hebben gehad
Bezoekadres:
Academisch Ziekenhuis Utrecht
Kamer B.01.2.23
Heidelberglaan 100
3584 CX Utrecht
Telefoon: 088-755 6368
Postadres:
UMC Utrecht t.a.v. Anoiksis
Huispostnummer A.01.126
Postbus 85500
3508 GA Utrecht
Website: www.anoiksis.nl
Ypsilon
Vereniging van familieleden en betrokkenen van mensen met schizofrenie of een psychose
Postadres:
Daendelsstraat 57
2595 XT Den Haag
Telefoon: 088 000 2120 (telefonische adviesdienst op werkdagen bereikbaar van 10.00 uur tot 16.00 uur)
Email: ypsilon@ypsilon.org
Internet: www.ypsilon.org
Vereniging PlusMinus
Postadres:
Stationsplein 125
3818 LE Amersfoort
Telefoon: 033 303 2350
Voor een persoonlijk gesprek kun je bellen met de Lotgenotenlijn (elke dag van 11:00 tot 21:00 uur): 0900 - 5123456 (€ 0,10 per minuut)
Email: bureau@plusminus.nl
Internet: https://www.plusminus.nl
Route en parkeren UMC Utrecht
Belangrijke informatie over openbaar vervoer en parkeren.
Bij de hoofdingang loopt u rechtdoor en passeert de winkeltjes (links). Aan het eind van de gang (voor de liften) splitst de gang zich. Daar loopt u de gang in die schuin naar rechts gaat. De bordjes wijzen naar bouwdelen B, A en Psychiatrie. Aan het eind van de gang komt u weer bij liften uit. U gaat voor de liften naar links (rode deuren) en de lange gang in richting bouwdeel A. U komt een klein trapje tegen, dit loopt u af. Even later komt u bij een grotere trap. Onderaan deze grotere trap bevindt zich de balie waar u zich kunt melden voor kliniek A3.
Inzagerecht
Er is een persoonlijk behandeldossier waarin alle disciplines hun bevindingen over u rapporteren. U heeft recht op inzage in uw persoonlijke dossier. Op deze dossiers zijn de voor het UMC Utrecht geldende privacyregels van toepassing. Meer informatie hierover vindt u op de website van het UMC Utrecht.
Als patiënt van het UMC Utrecht heeft u toegang tot het patiëntenportaal Mijn UMC Utrecht. U kunt hier gedeeltes van uw medisch dossier bekijken.
Contact uitklapper, klik om te openen
Polikliniek Psychiatrie
Het Advies- en aanmeldteam is op werkdagen bereikbaar van 8:00 - 17:00.
