U krijgt deze informatie omdat u diabetes mellitus type 2 hebt.
Dit wordt ook wel diabetes type 2 genoemd. Deze informatie is bedoeld voor mensen die tabletten gebruiken en/of insuline spuiten. Een goede voeding is belangrijk bij de behandeling van diabetes. Door verstandig te eten blijven uw bloedglucosewaarden beter in balans, blijft u beter op gewicht en verkleint u de kans op complicaties als gevolg van diabetes.
Hier leggen wij uit wat diabetes type 2 is, wat het verband is tussen diabetes en voeding en worden de dieetadviezen besproken.
U krijgt ook een persoonlijk dieetadvies van uw diëtist. Dit is aangepast aan uw situatie en helpt u het dieet goed uit te voeren.
Wat is diabetes type 2? uitklapper, klik om te openen
Diabetes type 2 wordt ook wel ouderdomsdiabetes genoemd omdat het meestal op oudere leeftijd ontstaat. Maar diabetes type 2 kan ook op jongere leeftijd voorkomen, bijvoorbeeld bij overgewicht. Er zijn niet altijd klachten, de diabetes wordt vaak bij toeval ontdekt.
Bij diabetes type 2 zijn de bloedglucosewaarden te hoog. Dit komt doordat;
- uw alvleesklier te weinig insuline maakt en/of
- uw lichaam niet meer goed reageert op insuline; dit heet insulineresistentie.
Wat is glucose?
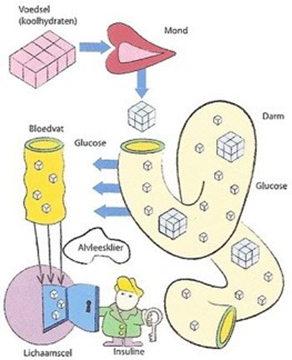
Glucose is de brandstof voor spieren en organen. Koolhydraten in uw voeding worden tijdens de vertering omgezet in glucose. Via de darmen komt glucose in uw bloed. Het bloed vervoert de glucose door uw lichaam. De verbranding van glucose in de lichaamscellen levert energie. Daardoor kunt u onder andere ademhalen, lopen, fietsen, werken en het huishouden doen.
Hoe werkt insuline?
Insuline werkt als een sleutel. Het opent de deur van de cel zodat glucose naar binnen kan en daar als brandstof wordt gebruikt. Bij diabetes type 2 is er een tekort aan insuline en/ of het lichaam reageert niet meer goed op insuline. Hierdoor komt de glucose niet in de cellen, maar blijft het in het bloed. Het gevolg hiervan is een verhoogde bloedglucosewaarde (te veel glucose in het bloed).
Afbeelding 1: In deze afdeling wordt weergegeven hoe insuline de sleutel is om glucose vanuit het bloed op te kunnen nemen in de lichaamscel.
Wat is een hypo?
Een hypoglycaemie of hypo betekent dat u te weinig glucose in uw bloed hebt (minder dan 4 mmol/liter).
Een hypo kan de volgende verschijnselen geven:
- Moeite met denken
- Transpireren
- Verwardheid
- Wazig zien
- Moeite met praten
- Irritatie
- Boosheid
Hypo’s worden meestal veroorzaakt door:
- Te weinig koolhydraten eten
- Meer beweging dan normaal
- Te veel medicijnen (insuline of glimepiride)
- Alcohol
Probeer te achterhalen waardoor u een hypo hebt gekregen. Dat kan helpen om het een andere keer te voorkomen. Hebt u vaker hypo’s, bespreek dit dan met uw arts, diabetesverpleegkundige of diëtist.
Wat is een hyper?
Een hyperglycaemie of een hyper betekent dat u teveel glucose in uw bloed hebt (meer dan 10 mmol/liter).
Een hyper kan de volgende verschijnselen geven:
- Slaperigheid
- Moeheid
- Droge tong
- Jeuk
- Veel dorst
- Veel plassen
Hypers worden meestal veroorzaakt door:
- Te veel koolhydraten eten
- Minder bewegen dan normaal
- Te weinig medicijnen (insuline)
- Stress
- Koorts
- Infecties
Ga na of dit voor u geldt. Bespreek met uw arts, diabetesverpleegkundige of diëtist hoe u dit voortaan kunt voorkomen.
Wat zijn de gevolgen van diabetes type 2?
Met diabetes kunt u gezond oud worden. Maar een niet goed ingestelde diabetes kan complicaties veroorzaken. De complicaties van diabetes ontstaan doordat hoge bloedglucosewaarden uw bloedvaten beschadigen. Dit verslechtert op den duur de werking van uw organen, zenuwen en weefsels.
Diabetes verhoogt ook de kans op hart- en vaatziekten. Dit wordt versterkt door een hoge bloeddruk en/of een verhoogd cholesterolgehalte. Een goede voeding helpt uw bloedglucosewaarde, maar ook uw bloeddruk en cholesterolgehalte te verbeteren. Op de lange termijn kan het de risico’s op complicaties bij diabetes verminderen. Kijk voor de voedingsadviezen bij "Waaruit bestaat de dieetbehandeling van diabetes type 2?".
Wat zijn koolhydraten? uitklapper, klik om te openen
Koolhydraten is de verzamelnaam voor zetmeel en suiker. Koolhydraten zijn een belangrijke bron van energie voor het lichaam. Na de vertering komen koolhydraten als glucose in uw bloed. Suikers zijn; melksuiker (lactose), vruchtensuiker (fructose), suiker (sacharose) en druivensuiker (glucose). Veel voedingsmiddelen bevatten koolhydraten.
Voorbeelden hiervan zijn:
- Zetmeel: aardappelen, rijst, pasta, peulvruchten, brood, graanproducten
- Melksuiker: melk, vla, yoghurt, kwark, pap
- Vruchtensuiker: fruit, vruchtensap
- (Kristal)suiker: suiker, honing, snoep, zoet broodbeleg, gebak, frisdrank
- Druivensuiker: Dextro
Wat zijn ‘snelle koolhydraten’?
Koolhydraten die snel in het bloed worden opgenomen noemen we ‘snelle’ koolhydraten. Suikers zijn snelle koolhydraten; suikers worden snel afgebroken tot glucose en komen snel in het bloed. Voedingsmiddelen waarin suikers zijn verwerkt, zoals frisdrank, vruchtensap, limonadesiroop, snoep en zoet beleg zorgen voor een snelle glucosestijging in het bloed. Het maakt geen verschil of u gewone witte of bruine suiker, rietsuiker, kandij of honing gebruikt; zij leveren allemaal evenveel en even snel koolhydraten (en dus glucose).
Suikers die verwerkt zijn in een voedingsmiddel dat ook voedingsvezels, vet en/of eiwit bevat zorgen voor een minder snelle glucosestijging.
Wat zijn ‘langzame koolhydraten’?
Koolhydraten die langzaam in het bloed worden opgenomen noemen we ‘langzame’ koolhydraten. De afbraak van zetmeel tot glucose kost meer tijd dan die van suiker; het duurt langer voordat glucose in het bloed komt. Koolhydraten die u tegelijk eet met voedingsvezels, vet en/of eiwit worden nog langzamer opgenomen waardoor de glucosestijging in uw bloed minder groot is. Vooral bij een vetrijke voeding duurt het enkele uren voordat de koolhydraten volledig zijn opgenomen.
Voorbeelden van langzame koolhydraten/zetmeel in de voeding zijn:
- Zetmeel: aardappelen, rijst, pasta, peulvruchten, brood, graanproducten
Wat zijn zoetstoffen?
In plaats van suiker wordt kunstmatige zoetstof in producten verwerkt. Er zijn verschillende soorten zoetstoffen. Uitgebreide informatie over zoetstoffen staat op de website van het Voedingscentrum. Voor u is vooral belangrijk wat het effect van zoetstof op de bloedglucosewaarde is en of voedingsmiddelen met zoetstof (ook) koolhydraten bevatten.
- Zoetstoffen die geen koolhydraten bevatten zijn acesulfaam-K, aspartaam, cyclamaat, sacharine, sucralose, thaumatine, neohesperidine-DC, advantaam en neotaam. Deze zoetstoffen hebben geen effect op uw bloedglucosewaarde. Ze zijn vooral verwerkt in zoetjes, vloeibare of poedervormige zoetstof en in light frisdranken. Light vruchtensappen en light melkdranken bevatten van nature wel koolhydraten (respectievelijk vruchtensuiker en melksuiker).
- Stevia is een natuurlijke zoetstof zonder koolhydraten. Producten waarin stevia is verwerkt bevatten vaak wel koolhydraten. Dit komt omdat meestal maar een derde van de suiker is vervangen door stevia.
- Zoetstoffen zoals sorbitol, isomalt, lactitol, maltitol, mannitol, erytritol, polyglycitolstroop en xylitol bevatten koolhydraten maar hebben weinig invloed op de bloedglucosewaarden. Ze zijn verwerkt in suikervrije bonbons, cake, chocolade, gebak, koek, pudding en ijs. Deze suikervrije producten zijn duurder dan de gewone producten en kunnen diarree veroorzaken als u er veel van neemt. Het is niet nodig deze suikervrije producten te gebruiken. Als u bijvoorbeeld chocolade, gebak of ijs wilt eten kunt u de insuline daarop aanpassen.
Wat is het doel van de (dieet) behandeling van diabetes mellitus type 2? uitklapper, klik om te openen
U hebt een bloedglucosewaarden tussen de 4.5 en 9 mmol per liter.
- Voor de maaltijd: 4.5-8 mmol/liter
- 2 uur na de maaltijd: < 9 mmol/liter
Uw HbA1c is <7% of <53 mmol/liter. (het HbA1c is de maat van de gemiddelde glucosewaarde van de afgelopen maanden).
U hebt een gezond gewicht of streeft naar 5-10% gewichtsverlies bij overgewicht.
Het cholesterolgehalte en dat van andere vetten in uw bloed is goed, dat betekent:
- LDL cholesterol < 2,5,
- HDL cholesterol > 0,9 voor mannen en >1,1 voor vrouwen,
- Totaal triglyceriden zo laag mogelijk, < 2,0
- Totaal cholesterol < 5,0
Individueel kunnen andere streefwaarden afgesproken worden.
Waaruit bestaat de behandeling van diabetes type 2? uitklapper, klik om te openen
De basis van de behandeling van diabetes type 2 is een goede voeding en gezonde leefstijl. Ook krijgt u medicatie voor het reguleren van uw bloedglucosewaarden.
Waaruit bestaat de medicamenteuze behandeling?
Bij diabetes type 2 krijgt u meestal eerst tabletten, zoals Metformine, Tolbutamide, Gliclazide en Glimepiride. Indien deze medicatie onvoldoende werkt krijgt u één keer per dag langwerkende insuline.
Indien de orale medicatie en/of langwerkende insuline niet meer toereikend is, moet u 3 keer per dag kortwerkende insuline bij de maaltijden gebruiken en 1x per dag langwerkend. Als u leert hoe u de insulinedosering aanpast aan uw maaltijden, is meer variatie in het dieet mogelijk.
Waarom is een goed gewicht belangrijk?
Bij een te hoog gewicht werkt insuline (soms) niet goed. Vooral bij vetophoping in en rondom de buik worden de cellen minder gevoelig voor insuline. Als uw gewicht goed is, houdt dit dan zo. Is uw gewicht te hoog? Probeer dan af te vallen; 5 – 10% gewichtsverlies kan de bloedglucosewaarden al verbeteren. Afvallen zorgt er meestal voor dat u minder of geen medicijnen meer nodig hebt.
Uw diëtist bespreekt met u welk gewicht goed voor u is. Als u wilt afvallen bespreek dan met uw arts/diabetesverpleegkundige en diëtist of uw medicijnen aangepast moeten worden.
Waaruit bestaat de dieetbehandeling van diabetes type 2?
Beperk uw energie-inname
Als u wilt afvallen, betekent dit dat u minder energie moet eten dan u verbruikt. Uw diëtist berekent hoeveel energie u nodig hebt.
Kies voor goede koolhydraatbronnen
Goede koolhydraatbronnen zijn voedingsvezelrijk en voedzaam. Voedingsvezels zijn onverteerbare delen van plantaardige voedingsmiddelen en bevorderen een goede darmfunctie. De voedingsvezels zorgen voor een vertraagde opname van voeding waardoor uw bloedglucosewaarden minder snel stijgen. Vooral de groente en peulvruchten hebben deze gunstige werking omdat het langzame koolhydraten zijn. Een inname van 30 tot 40 gram vezels verlaagt het risico op hart- en vaatziekten. Voedingsvezels uit fruit en graansoorten hebben een positief effect op het (LDL)cholesterol.
Voorbeelden van goede koolhydraatbronnen zijn:
- Volkorengraanproducten zoals volkoren- en roggebrood, volkorenpasta’s en zilvervliesrijst
- Peulvruchten, zoals bruine en witte bonen, linzen en kikkererwten
- Groenten en fruit
- Muesli, noten en zaden
Vezelarme en gezoete koolhydraatbronnen worden snel opgenomen en zorgen voor een snelle bloedglucosestijging. Het verzadigt minder goed waardoor u snel weer trek krijgt.
Beperk het gebruik van vezelarme en gezoete koolhydraatbronnen zoals:
- Producten van witte meel zoals witbrood, witte rijst en witte pasta
- Gebak, koekjes en biscuits
- Vezelarme en/of gesuikerde ontbijtgranen zoals cruesli en cornflakes
Beperk de inname van suikerhoudende dranken en vervang deze door water, thee of koffie zonder suiker of eventueel ongezoete melk(producten) of dranken die gezoet zijn met zoetstoffen zoals suikervrije limonadesiroop of frisdrank light.
Soms kan een koolhydraatbeperking gunstig zijn voor uw bloedglucosewaarden. Bespreek dit altijd eerst met uw diëtist.
Verspreid de koolhydraten over de dag en breng variatie aan in uw voeding
Bij het gebruik van tabletten en/of één keer per dag langwerkende insuline is een gelijkmatige verdeling van koolhydraten over de dag belangrijk om schommelingen in uw bloedglucosewaarden te voorkomen. Eet de koolhydraten verspreid over de dag en avond en vermijd grote verschillen van dag tot dag. Uw persoonlijk dieetadvies laat zien hoeveel koolhydraten u ongeveer kunt gebruiken.
Variatie in uw voeding is ook belangrijk. Door variatie krijgt u van alle voedingsstoffen voldoende binnen en heeft u meer plezier in het eten. Uw persoonlijk dieetadvies is het uitgangspunt om te variëren.
Zorg ervoor dat de hoeveelheid koolhydraten per maaltijd ongeveer gelijk is aan die van uw dieetadvies.
Als u kortwerkende insuline gebruikt, kunt u leren de insulinedosering aan te passen aan de hoeveelheid koolhydraten in uw maaltijd. De hoeveelheid koolhydraten mag dan per maaltijd wat meer verschillen. Bespreek dit met uw diëtist of diabetesverpleegkundige. In de Koolhydraatvariatielijst staat hoeveel koolhydraten een voedingsmiddel bevat. U kunt zelf opzoeken welk ander voedingsmiddel met ongeveer dezelfde hoeveelheid koolhydraten u in de plaats van het voedingsmiddel in uw advies kunt nemen.
Kies voor onverzadigd vet en beperk de hoeveelheid verzadigd vet en transvet.
Onverzadigd vet heeft een gunstige invloed op uw bloedglucosewaarden omdat de koolhydraten in combinatie met vet langzamer worden opgenomen en dit zorgt voor meer stabiele glucosewaarden. Daarnaast verkleint onverzadigd vet de kans op hart- en vaatziekten omdat het zorgt voor een lager LDL-cholesterolgehalte. LDL-cholesterol is het ‘slechte’ cholesterol. Onverzadigd vet zit bijvoorbeeld in olijfolie en (ongezouten) noten. Noten bevatten veel energie, neem daarom dagelijks niet meer dan één handje ongezouten noten.
Verzadigd vet en transvet verhogen het LDL-cholesterol en verlagen het HDL-cholesterol. En verhogen hiermee het risico op hart- en vaatziekten. Harde margarines, koek, gebak en snacks bevatten veel verzadigd vet en transvet.
Eet één keer per week vette vis.
V is bevat veel omega-3 vetzuren (DHA en EPA) die goed zijn voor hart- en bloedvaten. Voorbeelden van vette vis zijn zalm, makreel, haring en forel. Omega-3 pillen/capsules hebben dit effect niet.
Gebruik maximaal 6 gram zout per dag.
Zout bevat natrium dat bloeddruk verhogend werkt. Minder zout eten, betekent minder kans op een hoge bloeddruk en daardoor minder kans op hart- en vaatziekten. Voeg weinig, of liever geen zout toe aan het eten en wees matig met smaakmakers zoals bouillonblokjes, ketjap en kant- en klaar kruidenmixen. Wees ook matig met snacks, zoutjes, soep en kant- en klaar producten.
Wees matig met alcohol.
Het beste is om geen alcohol te drinken of maximaal één glas per dag. Alcohol kan uw bloedglucosewaarde sterk en onvoorspelbaar ontregelen. Dit risico kunt u beperken door bij het drinken van alcohol en voor het naar bed gaan iets te eten waar koolhydraten in zitten.
Beweeg regelmatig.
Regelmatig intensief bewegen werkt positief op de bloedglucosewaarde, overgewicht en stress. Bewegen verlaagt ook de bloeddruk en het cholesterolgehalte in het bloed. Als u meer beweegt is het misschien nodig om voor het bewegen uw medicatie (bv. insuline) aan te passen.
Overleg hierover met uw arts, diabetesverpleegkundige of diëtist.
Waar kunt u op letten bij bijzondere omstandigheden? uitklapper, klik om te openen
Wat is belangrijk bij ziekte?
Door koorts, infectie of ziekte stijgt uw bloedglucose. Let bij ziekte extra op uw bloedglucosewaarde. Zorg dat u tenminste 2 liter water drinkt. Bij minder eetlust kunt u brood en aardappelen vervangen door vloeibare voedingsmiddelen, zoals (vruchten)yoghurt, pap en gebonden soep. Raadpleeg een arts bij braken of als u langere tijd last hebt van diarree of koorts.
Welke maatregelen neemt u bij lichamelijke inspanning?
Bij lichamelijke inspanning/sporten verbruikt uw lichaam extra energie (koolhydraten). Hierdoor kan de bloedglucosewaarde laag worden. Als u insuline gebruikt werkt deze ook beter waardoor de bloedglucose nog meer daalt. Ook in de uren na het sporten kan dit effect nog merkbaar zijn.
Maatregelen bij het sporten:
- Door regelmatig vóór, tijdens en na het sporten uw bloedglucosewaarde te controleren krijgt u inzicht in het effect van sporten op uw bloedglucosewaarde.
- Als u insuline gebruikt is het belangrijk om dit te bespreken met uw diabetesverpleegkundige en/of diëtist. Het is moeilijk aan te geven hoeveel insuline u minder moet spuiten tijdens of na inspanning. Dit verschilt per persoon.
Waar let u op als u alcohol drinkt?
Sommige dranken bevatten naast alcohol ook (veel) koolhydraten. Het drinken van zoete wijn, mixdrankjes (bijvoorbeeld bacardi-cola), cocktails of bier zorgt eerst voor een snelle stijging van de bloedglucosewaarde door de koolhydraten die erin zitten. Drie tot vier uur na het drinken van alcohol daalt de bloedglucosewaarde doordat de alcohol de insuline gevoeligheid verhoogt. Hoe meer alcohol u drinkt hoe groter het effect is. Veel alcohol drinken kan de bloedglucosewaarde sterk ontregelen. Drink daarom niet te veel alcohol. Als u alcohol drinkt, eet dan iets waar (langzame) koolhydraten in zitten om een te lage bloedglucosewaarde te voorkomen. Controleer goed uw bloedglucosewaarden na het gebruik van alcohol.
Waar kunt u op letten tijdens een etentje, andere etenstijden en vakanties?
Natuurlijk kunt u uit eten gaan met diabetes. Let daarbij wel op de hoeveelheid koolhydraten en vet en op het tijdstip dat u gaat eten.
Gebruikt u een vaste dosis tabletten of insuline? De hoeveelheid koolhydraten die u eet moet dan ongeveer overeen komen met wat u gewend bent te eten. (stok)Brood bevat veel koolhydraten, neem hier niet te veel van en kies een koolhydraatarm voorgerecht. Afhankelijk van de hoeveelheid koolhydraten die u tijdens het voor- en hoofdgerecht eet, kunt u bijvoorbeeld nog ijs of fruit nemen. Hebt u geen koolhydraten meer ‘over’, neemt dan een kop koffie of thee.
Hoe kunt u omgaan met andere etenstijden?
Gebruikt u kortwerkende insuline bij de maaltijden? Bij lang tafelen kunt u uw insulinedosering eventueel over 2 giften verdelen. Spuit niet te vroeg. Een hypo voordat het hoofdgerecht geserveerd wordt komt vaker voor. Bij een koolhydraatarm voorgerecht is het verstandig de insuline pas toe te dienen als het hoofdgerecht geserveerd wordt. Ook kunt u wat meer insuline gebruiken als u uit eten gaat.
Gebruikt u een insulinepomp? Dan kunt u naast de dosering ook de afgiftetijd van de insuline aanpassen. Bij een vetrijke maaltijd werkt een verlengde insuline-afgifte vaak beter dan de standaard afgifte.
Soms zijn de etenstijden anders dan u gewend bent. Het etentje begint bijvoorbeeld pas om 8 uur ’s avonds. Als u snelwerkende insuline gebruikt, kunt u het tijdstip van spuiten aanpassen aan de etenstijd.
Gebruikt u tabletten of twee keer daags insuline, dan kunt u tot een uur later eten dan gebruikelijk. Neem dan uw medicatie ook een uur later. Eet u nog later, neem de medicijnen dan op het normale tijdstip en eet daarbij koolhydraten (bijvoorbeeld fruit, crackers, stokbrood).
Daarmee voorkomt u dat uw bloedglucosewaarde te laag wordt. Tijdens de maaltijd neemt u de rest van de koolhydraten en u slaat de tussenmaaltijd ’s avonds over.
Wat zijn verstandige keuzes bij uit eten gaan?
Voorgerecht
- Heldere soep of bouillon
- Salade met groenten
- Carpaccio van dungesneden vis (tonijn, zalm) of ossenhaas
Hoofdgerecht
- Magere vleessoorten, bijvoorbeeld biefstuk, varkenshaas, kalfsoester, gestoofde of gegrilde vis, kip, kalkoen of wild
- Onbeperkt gekookte groenten en rauwkost
- Kleine hoeveelheid gekookte of gepofte aardappelen, rijst, pasta of brood
- Vraag de saus apart.
Nagerecht
- Thee of koffie
- Als u nog wat extra koolhydraten kunt gebruiken: fruit, fruitsalade of sorbetijs.
Waarmee kunt u rekening houden als u op vakantie gaat?
Als u een georganiseerde reis boekt is het bijna altijd mogelijk dat er tijdens de reis en op uw vakantiebestemming rekening gehouden wordt met uw dieet. Als u op eigen gelegenheid reist, hebt u het zelf in de hand. Voorkom verrassingen door van te voren de eetgewoonten en etenstijden uit te zoeken. Sommige voedingsmiddelen kunt u ook zelf meenemen. Houdt rekening met eventuele tijdverschillen. Vraag uw diëtist of diabetesverpleegkundige hoe u dit het beste kunt organiseren. De diabetesvereniging heeft ook informatie over reizen met diabetes.
Waar kunt u op letten tijdens een receptie, borrel of verjaardag?
Kies voor hapjes zonder of met weinig koolhydraten, zoals bijvoorbeeld groenten, stukjes kaas en worst. Als u meer koolhydraten eet dan normaal, kunt u dit, indien u een flexibel insulineschema hebt, eventueel opvangen door meer insuline te spuiten. Overleg dit met uw diëtist of diabetesverpleegkundige. Let ook op de hoeveelheid calorieën en verzadigd vet als u te zwaar bent of een hoog cholesterolgehalte heeft.
Waar kunt u meer informatie vinden? uitklapper, klik om te openen
Informatie over de hoeveelheid koolhydraten in voedingsmiddelen is als volgt te vinden:
- De koolhydraattabel van het UMC Utrecht (verkrijgbaar via uw diëtist)
- Boeken/tabellen zoals De Eettabel (Voedingscentrum, te bestellen bij de webshop van het Voedingscentrum) of Kijk op koolhydraten (Nicole Duinker-Joustra, ISBN 9789066116641)
- Internet, bijvoorbeeld www.voedingscentrum.nl
- Apps zoals Koolhydraatkenner of Mijn Eetmeter
Contact uitklapper, klik om te openen
Hebt u vragen? Neem dan contact met ons op. Voor het maken van een afspraak hebt u een verwijzing nodig van de huisarts of specialist.
Polikliniek Diabetologie
De polikliniek diabetologie is op werkdagen bereikbaar van 08.00 - 17.00 uur.
Spoed
Heeft u een vraag die niet kan wachten, neem dan direct contact met ons op: 088 75 563 05
- Op werkdagen tussen 8.00 en 17.00 uur, kies optie 1 SPOED.
- Buiten kantooruren via de telefooncentrale van het UMC Utrecht: 088 75 555 55. Vraag dan naar de dienstdoende medisch specialist interne geneeskunde.
Bereikbaarheid verpleegkundig diabeteszorg
Wilt u uw diabetesverpleegkundige of verpleegkundig specialist diabetes spreken, dan kunt u een telefonisch consult inplannen via telefoonnummer 088 75 563 05. Ook kunt u voor korte vragen een e-consult sturen via het patiëntportaal. Op www.umcutrecht.nl/inlog vindt u meer informatie over het patiëntportaal.
Polikliniek Diëtetiek
Het secretariaat diëtetiek is op maandag t/m vrijdag van 8.00 - 12.15 uur en van 13.00 - 16.30 uur bereikbaar. Buiten de genoemde tijden kunt u een bericht inspreken op het antwoordapparaat of een mail sturen. Als u niet op de afgesproken tijd kunt komen, geef dit dan zo vroeg mogelijk aan ons door. Het secretariaat maakt dan een nieuwe afspraak met u. Het e-mailadres kan alleen gebruikt worden voor algemene vragen. In de e-mail mogen geen persoonlijke of medische gegevens staan, omdat e-mailen niet volledig privacy-veilig is.
Als patiënt van het UMC Utrecht hebt u toegang tot het patiëntportaal Mijn UMC Utrecht. U kunt via Mijn UMC Utrecht een bericht sturen naar uw diëtist. U krijgt dan binnen drie tot vijf werkdagen antwoord. U kunt inloggen in het Patiëntportaal Mijn UMC Utrecht met uw DigiD met sms-functie.
