Raynaud fenomeen
Bij het Raynaud fenomeen of de ziekte van Raynaud stroomt er niet altijd genoeg bloed naar één of meer vingers of tenen. Dit komt doordat de kleine slagaders sterk samentrekken, bijvoorbeeld bij kou of als u gespannen bent.
Symptomen uitklapper, klik om te openen
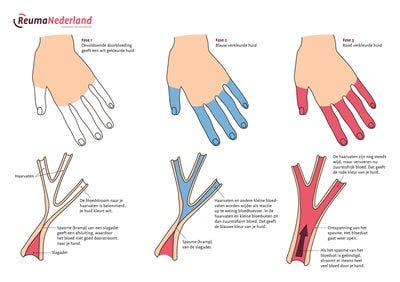
Tijdens een aanval van Raynaud verkleuren uw vingers en tenen. Ze worden eerst bleek en soms blauw. Uw vingers of tenen kunnen dan koud, verdoofd en pijnlijk aanvoelen. Als er weer genoeg bloed stroomt naar uw vingers en/of tenen, worden ze rood. Na een tijdje krijgen ze hun normale kleur terug. Een aanval duurt soms maar een paar minuten, maar kan ook een paar uur duren.
We spreken van:
- Primaire Raynaud, als er geen aanwijsbare oorzaak is voor het ontstaan.
- Secundaire Raynaud, als we de oorzaak wel weten. De aanvallen worden dan veroorzaakt door bijvoorbeeld een ziekte, een verwonding of een reactie op medicijnen.
Stadia raynaud fenomeen
Oorzaken uitklapper, klik om te openen
Primaire Raynaud fenomeen ontstaat meestal in de puberteit.
Als u secundair Raynaud fenomeen hebt, dan hebt u de klachten als symptoom van een andere aandoening of door gebruik van bepaalde medicijnen.
Als u rookt, hebt u meer kans op het uitlokken of verergeren van de klachten. Dit geldt ook voor gebruik van zwaar gereedschap. Sommige medicijnen, zoals betablokkers, verergeren de klachten.
Onderzoek en diagnose uitklapper, klik om te openen
We stellen de diangose meestal op basis van uw klachten en het lichamelijk onderzoek. Meestal doen we ook bloedonderzoek en onderzoek naar de kleine bloedvaten in vingers en/of tenen. Dit noemen we een nagelriemonderzoek. Hiermee kunnen we onderzoeken of er sprake is van primair of secundair Raynaud fenomeen.
Behandeling uitklapper, klik om te openen
Adviezen
De volgende adviezen kunnen helpen om aanvallen van het Raynaud fenomeen te voorkomen:
- Bescherm uw handen en voeten tegen kou.
- Stop met roken.
- Gebruik ovenwanten om iets uit de diepvries te pakken.
- Gebruik handschoenen om te voorkomen dat uw handen teveel afkoelen.
- Probeer voldoende te bewegen, dit bevordert de doorbloeding.
- Bespreek met uw arts of u medicijnen gebruikt die een Raynaud fenomeen verergeren.
- Sommige mensen hebben baat bij zilverdraad handschoenen, die (gedeeltelijk) door de zorgverzekering vergoed worden. Vraag dit na bij uw arts.
Adviezen en praktische tips
Scan de bovenstaande QR-code met uw telefoon om een video over dit onderwerp te bekijken. Of bekijk de video via:
Medicijnen
Bij ernstige vormen van het Raynaud fenomeen krijgt u vaak vaatverwijdende medicijnen.
- Nifedipine is een voorbeeld van een veelgebruikt vaatverwijdend medicijn.
- Andere vaatverwijders zoals amlodipine, losartan of ketensin (ketanserine) zijn ook een optie.
- Bloedverdunnende middelen helpen soms ook.
- Iloprost: dit krijgen patiënten soms met ernstige klachten die bijvoorbeeld zweertjes op de vingertoppen hebben. Dit medicijn dienen we via infuus toe. Het bevordert de bloeddoorstroming waardoor wondjes (bijvoorbeeld aan de vingers) sneller genezen.
Overige behandelingen
Als u ernstige klachten hebt, helpt een zenuwblokkade (sympathectomie) soms. Dit is een operatie waarbij de zenuwen die de bloedvaten vernauwen, worden uitgeschakeld. Soms verdooft een anesthesioloog de zenuwen eerst plaatselijk om te onderzoeken of de operatie het probleem zal verhelpen. Een chirurg doet de uiteindelijke ingreep.
Bij het UMC Utrecht uitklapper, klik om te openen
In het UMC Utrecht hebben wij een speciaal spreekuur voor patiënten die (mogelijk) het Raynaud fenomeen hebben.
Het doel van dit spreekuur is het vroeg herkennen van een eventuele onderliggende aandoening. Bij een klein deel van de mensen met het Raynaud fenomeen, is dit namelijk een (eerste) uiting van een onderliggende ziekte, vaak een reumatische aandoening of systemische auto-immuunziekte. Het vroeg herkennen van een onderliggende aandoening is belangrijk, omdat bij een aantal van deze ziekten behandeling in een vroeg stadium mogelijk is en zo erger wordt voorkomen.
Wetenschappelijk onderzoek
We doen veel onderzoek naar het Raynaud fenomeen. Het doel van dit wetenschappelijk onderzoek is meer inzicht te krijgen in het Raynaud fenomeen en het ontdekken van risicofactoren voor het ontwikkelen van een reumatische aandoening of systemische auto-immuunziekte.
Tijdens uw tweede bezoek ontvangt u meer informatie over het wetenschappelijk onderzoek. Deelname aan dit onderzoek is geheel vrijwillig en de beslissing om wel of niet mee te doen zal niets veranderen aan uw behandeling op de polikliniek. Als u wilt deelnemen, vragen wij u om een toestemmingsformulier te ondertekenen.
Spreekuur
Polikliniek Vasculaire geneeskunde
Meer weten uitklapper, klik om te openen
Wat hoort er bij dit ziektebeeld
Zorgkosten
Meer over zorgkostenContact uitklapper, klik om te openen
Als u een afspraak wilt maken op de polikliniek vasculaire geneeskunde, hebt u een verwijzing nodig van uw huisarts of specialist.
Polikliniek Vasculaire geneeskunde
De polikliniek is op werkdagen bereikbaar van 08.00 tot 17.00 uur
Hebt u vragen? Neem dan contact met ons op. Voor het maken van een afspraak hebt u een verwijzing nodig van de huisarts of specialist.
Polikliniek Reumatologie en klinische immunologie
De polikliniek is op werkdagen bereikbaar van 08.00 - 17.00 uur
